Специальные упражнения для лечения гипертонии и аритмии
Дыхательная гимнастика — великолепный метод борьбы с повышенным давлением и аритмией. Правильно подобранный комплекс дыхательных упражнений поможет успокоить нервную систему, восстановить нормальную работу сердечно-сосудистой системы, а в ряде случаев даже окажет помощь в борьбе с хронической бессонницей.
Много времени такое лечение у вас не отнимет. На все 3 лечебных упражнения вам потребуется не больше 5–10 минут в день.
Только хочу предупредить тех читателей, кто ждет от занятий моментальных чудес: не всё сразу! Вы должны понимать, что вылечить за несколько дней запущенную аритмию или гипертонию с помощью одних лишь дыхательных упражнений вам вряд ли удастся.
Потребуется время и некоторое усердие — эти упражнения хорошо снижают повышенное давление и восстанавливают сердечный ритм только при регулярности занятий.
Наблюдение доктора Евдокименко.
Поначалу моим пациентам удается снижать давление с помощью этих упражнений только на 10–20 единиц (мм рт.ст.) за один подход. Но после двух-трех недель тренировок результаты становятся лучше. Многим моим пациентам удается снижать давление на 30–40 единиц за один подход.
Вообще, если вы проявите терпение и будете выполнять эти упражнения каждый день, ваша нервная система станет гораздо более устойчивой, давление стабилизируется и перестанет подскакивать. Колебания давления вверх-вниз будут гораздо слабее. Ритм сердца постепенно тоже стабилизируется.
Чтобы добиться нужного результата, необходимо делать специальные упражнения по задержке дыхания на выдохе. Ниже приведено их подробное описание.
Видео: Дыхательная гимнастика от давления и аритмии
Дыхательное упражнение № 1: глубокое брюшное дыхание
Его можно выполнять в любое время — утром, днем или вечером. Но не раньше, чем через 2 часа после еды!
Польза этого упражнения: после него нормализуется дыхание и происходит успокоение нервной системы. Тренируется диафрагма. Стимулируется кишечник, печень и поджелудочная железа. Устраняются запоры. Расправляются ребра и увеличивается жизненная емкость легких.
Выполнение упражнения:
Дыхательная гимнастика — исходное положение
Выполняется сидя или стоя. Спина прямая! Ладони рук лежат на животе (для контроля), но не давят на живот.
Сделайте (строго через нос!) очень медленный глубокий вдох животом — то есть выпячивайте при вдохе живот. Наполнив живот воздухом, «до-вдохните» воздух в грудную клетку, расправьте ее — то есть подайте грудь чуть вперед и вверх.
Если сможете, усильте упражнение сведением лопаток — то есть отведите плечи назад и сведите лопатки вместе.
Теперь, вдохнув настолько глубоко, насколько вы только смогли, задержите дыхание на 5–7 секунд.
После этого начните медленный выдох (строго через нос!). Сначала выдохните воздух из живота — «сдуйте живот», втяните его.
Затем продолжите выдох, выдувая воздух из легких — слегка наклоните голову вниз и подайте вперед плечи, чтобы «выдавить» из легких максимально большой объем остающегося в них воздуха.
Полностью выдохнув, на выдохе задержите дыхание примерно на 5–10 секунд. После чего отдохните — примерно минуту подышите в обычном режиме.
Затем повторите упражнение. Выполните его (с минутными перерывами) 3 раза — но не больше!
Важно: выполняя упражнение, учитесь выполнять его плавно и без разрывов — при вдохе, сразу после заполнения воздухом живота, должен происходить плавный переход дыхательного движения на грудную клетку (то есть заполнение воздухом легких).
На выдохе то же самое — сразу вслед за выдавливанием воздуха из живота должен происходить плавный переход на выдавливание воздуха из легких (сжатие грудной клетки).
Дыхательная гимнастика — выполнение упражнения
Сначала вам будет трудно осуществлять такие плавные переходы от живота к грудной клетке, но уже через несколько дней вы научитесь выполнять все это движение «без заминки», и будете делать его автоматически.
К слову, мужчинам брюшное дыхание (дыхание животом) дается очень просто — так как мужчины изначально дышат за счет мышц живота.
А вот женщинам поначалу придется помучиться, так как от природы у женщин грудной тип дыхания. И на включение в дыхательное движение мышц живота у женщин обычно уходит от трех дней до 2-х недель. Не беспокойтесь, милые дамы — дальше вам будет гораздо проще, вы научитесь выполнять это упражнение не хуже мужчин!
Имейте в виду, что в первые несколько дней после выполнения упражнения у вас будет кружиться голова — это нормально. Такой эффект от выполнения брюшного дыхания скоро исчезнет. И через неделю — другую головокружения у вас возникать перестанут.
Усиленный вариант упражнения № 1: Примерно через неделю с начала занятий, когда вы научитесь правильно и плавно выполнять глубокое брюшное дыхание, можете попробовать делать это же упражнение в усиленном варианте: непосредственно перед выполнением упражнения прижмите язык к нёбу. И дальше все делайте так, как делали до этого в упражнении № 1, но с прижатым к нёбу языком.
После этого сравните результат усиленного варианта упражнения с его изначальным вариантом: проверьте артериальное давление и ритм сердца, послушайте свои ощущения и оцените свое самочувствие.
Взвесив все это, выберите, какой из двух вариантов подходит вам больше — простое дыхательное упражнение № 1, или вариант с прижатым к нёбу языком.
Соответственно, дальше делайте это упражнение либо в простом, либо в усиленном варианте.
Дыхательное упражнение № 2: замедление выдоха
Примерно через 10 дней с начала занятий добавьте к глубокому брюшному дыханию упражнение на замедление выдоха.
Польза упражнения: та же, что и от первого упражнения. Но есть и особые бонусы. От замедления выдоха лучше стабилизируется артериальное давление. Тренируется сердце. Улучшается кровоснабжение мозга. Быстрее успокаивается нервная система.
Выполнение:
Упражнение выполняется почти так же, как первое, но с тремя отличиями:
Первое отличие — когда вы сделаете полный глубокий вдох, не задерживайте дыхание, а сразу начинайте выдох.
Второе. Постарайтесь замедлить выдох — попытайтесь сделать так, чтобы выдох был примерно в 2 раза длиннее вдоха.
Третье. После выполнения упражнения (то есть после окончания выдоха) не делайте минутных пауз «на дыхательный отдых», а сразу же повторите упражнение еще раз. И еще раз. То есть в сумме 3 раза.
Дыхательное упражнение № 3: замедление дыхания на выдохе
Еще через неделю к двум первым упражнениям вы можете добавить упражнение на задержку дыхания.
Польза упражнения: усиливает эффект двух первых упражнений.
Выполнение:
Упражнение выполняется почти так же, как упражнение № 1. Сделайте (строго через нос!) очень медленный глубокий вдох животом — то есть выпячивая при вдохе живот.
Наполнив воздухом живот, «до-вдохните» воздух в грудную клетку — расправьте грудную клетку (то есть подайте грудь чуть вперед и вверх). Усильте упражнение сведением лопаток — отведите плечи назад и сведите лопатки вместе.
Теперь, вдохнув настолько глубоко, насколько вы только смогли, задержите дыхание на 5–7 секунд.
После этого начните медленный выдох (строго через нос!). Сначала выдохните воздух из живота — «сдуйте живот», втяните его. Затем продолжите выдох, выдувая воздух из легких — немного наклоните голову вниз и слегка подайте вперед плечи, чтобы «выдавить» из легких остающийся в них воздух.
А сейчас внимание! Здесь начинается отличие от первого упражнения.
После выдоха, когда вы удалили из легких почти весь воздух, опустите подбородок на грудь и задержите дыхание (на выдохе). Не дышите столько, сколько вы сможете. В идеале — хотя бы 20–30 секунд. Но не дольше 40 секунд.
Потом дайте себе отдых — примерно минуту дышите в обычном режиме. После чего повторите упражнение еще раз. В третий раз упражнение не повторяйте — двух подходов достаточно.
Это важно! Если вы болеете гипертонией, после выполнения дыхательных упражнений обязательно меряйте давление! Но не сразу, а через 10–15 минут.
Отследите реакцию вашего давления на дыхательные упражнения. У большинства людей давление от них нормализуется — нормальное давление остается прежним, а вот повышенное давление постепенно снижается до нормы.
Однако у небольшого процента людей (примерно 10%) идет аномальная реакция на эти дыхательные упражнения — давление, наоборот, повышается. Если вы попали в эти 10%, не искушайте судьбу, не ждите, что результат появится потом, и сразу прекращайте занятия.
В этом нет ничего страшного — не подошел один метод лечения гипертонии, подойдет другой. Вернитесь к главам о лечении гипертонии, и подберите себе какой-нибудь другой способ борьбы с повышенным давлением.
Глава из книги «Быть здоровым в нашей стране».
Автор — доктор Евдокименко. Все права защищены.
ЧИТАТЬ ДАЛЕЕ:
- Все важные статьи о гипертонии и повышенном давлении
- Лечат ли таблетки повышенное давление?
- Все статьи доктора Евдокименко
Легочная гипертензия – это крайне опасное патологическое состояние, с которым может столкнуться практически любой человек. Суть этой патологии заключается в стойком повышении среднего давления в легочной артерии, что постепенно приводит к тяжелым сердечно-сосудистым расстройствам. Данное заболевание имеет прогрессирующее течение и при самом неблагоприятном раскладе становится причиной правожелудочковой сердечной недостаточности. Избежать опасных осложнений можно при своевременно начатом лечении. Что же такое легочная гипертензия и почему она возникает?
Причины развития и классификация легочной гипертензии
Как мы уже сказали, легочная гипертензия – это расстройство, при котором среднее давление в легочной артерии превышает 25 мм рт. ст. в состоянии покоя, 50 мм рт. ст. – при физической нагрузке. При компенсированном характере данное заболевание имеет малосимптомное течение. К возможным клиническим проявлениям относятся внезапные приступы одышки, быстрая утомляемость при физической активности, головокружения и так далее.
Прежде всего, стоит заметить, что такая патология бывает первичной и вторичной. Первичная легочная гипертензия, или идиопатическая, развивается без видимых на то причин в форме самостоятельного заболевания. Вторичная форма устанавливается в том случае, если повышение давления в легочной артерии связано с какими-либо другими болезнями со стороны сердечно-сосудистой или дыхательной системы.
На сегодняшний момент точных сведений о распространенности легочной гипертензии нет. Однако известно, что частота встречаемости идиопатической формы данного заболевания составляет примерно 2,4-5,9 случаев на 1 миллион взрослого населения в год. Женщины гораздо чаще мужчин сталкиваются с повышением давления в легочной артерии, самое большое количество случаев диагностируется в возрасте от 30 до 40 лет.
При отсутствии лечения легочная гипертензия может приводить к ряду крайне серьезных осложнений. В первую очередь, к ним можно отнести отек легких, обусловленный гипертоническими кризами. Еще один возможный исход – это возникновение острой или хронической сердечной недостаточности, угрожающей жизни пациента. В целом прогноз будет определяться первопричиной этой болезни, а также уровнем повышения давления. Считается, что идиопатическая форма данного заболевания имеет гораздо более неблагоприятный прогноз, нежели вторичная форма.
В 2017 году были опубликованы результаты работы ученых Института педиатрии, акушерства и гинекологии НАМН Украины. Целью исследования была оценка течения и результатов беременности у пациенток с высокой легочной гипертензией. Проводилось наблюдение за 14 беременными женщинами с данным диагнозом. У шести из них были преждевременные роды. 21,4% детей родились в состоянии тяжелой асфиксии, 35,7% – с умеренной асфиксией. Частота гипотрофии плода при высокой легочной гипертензии составила 57,1%. Ни одного случая материнской или перинатальной смертности зафиксировано не было.
Как мы уже сказали, причины развития первичной формы легочной гипертензии на сегодняшний момент не установлены. Предполагается, что свою роль в ее возникновении играют генетические факторы, аутоиммунные реакции. Однако стопроцентно доказать это до сих пор не получилось.
Что касается вторичной формы, чаще всего она связана с различными расстройствами со стороны сердечно-сосудистой системы. В качестве примера можно привести застойную сердечную недостаточность, врожденные и приобретенные пороки сердца, воспалительный процесс в миокарде, ишемическую болезнь сердца и так далее. Со стороны дыхательной системы провоцировать возникновение легочной гипертензии могут хронические обструктивные заболевания.
В классификацию данной патологии включены четыре ее класса. Первый класс устанавливается тогда, когда физическая активность пациента не нарушена. При втором классе больной человек указывает на ухудшение состояния при привычных физических нагрузках. Пациенты, относящиеся к третьему классу, не могут переносить даже минимальные физические нагрузки. При четвертом классе характерные симптомы наблюдаются и в состоянии покоя.
Симптомы при легочной гипертензии

При компенсированном характере данное заболевание не сопровождается выраженными симптомами. Как правило, первые клинические проявления возникают в том случае, если уровень давления повысился в два и более раза по сравнению с нормальными показателями.
В первую очередь, больной человек обращает внимание на внезапно возникшую одышку. Ему становится тяжелее переносить привычные физические нагрузки, отмечаются приступы кашля и сердцебиения. Нередко клиническая картина дополняется умеренным снижением веса. Еще одним характерным симптомом являются периодические головокружения, доходящие до обмороков.
В более позднем периоде пациенты с легочной гипертензией указывают на боли за грудиной, тяжесть в правом подреберье. Дополнительно могут определяться отеки в области нижних конечностей.
Диагностика и лечение заболевания
Симптомы при таком заболевании не являются специфичными, за счет чего заподозрить легочную гипертензию только лишь на основании сопутствующей клинической картины достаточно сложно. Прежде всего, необходимо провести объективный осмотр. Из дополнительных исследований назначаются:
- Электрокардиография;
- Эхокардиография;
- Рентгенография легких;
- Ангиопульмонография;
- Катетеризация легочной артерии и правых камер сердца.
Для лечения легочной гипертензии необходимо устранить ее первопричину. Из лекарственных препаратов могут использоваться вазодилататоры, дезагреганты и антикоагулянты. План лечения дополняется мочегонными средствами и ингаляциями кислорода при сильной одышке.
Методы профилактики

Основным направлением в профилактике данного патологического состояния является своевременное выявление и лечение болезней, которые могут приводить к повышению уровня давления в легочной артерии.
Высокая легочная гипертензия и беременность / Медведь В. И., Кирильчук М. Е., Дуда Е. М. // Артериальная гипертензия – 2017 – №1
Легочная гипертензия / Галявич А. С. // Кардиология: Новости. Мнения. Обучение – 2015 – №1
Кардиология: клинические рекомендации / Беленкова Ю. Н., Оганова Р. Г. // М.: ГЭОТАР-Медиа – 2012
Характерные ощущения, то есть симптомы появляются не сразу, чаще всего они резко и неожиданно настигают человека, который ранее не подозревал о том, что у него повышенное давление. Такая ситуация – не редкое явление, потому что данный недуг может развиваться без симптомов или же человек просто не обращает внимания на первые признаки. Именно поэтому каждому стоит знать, как понять, что поднялось артериальное давление, и уметь определить, от чего оно подскочило.
Причины повышения давления
Почему повышается давление? Однозначного ответа на этот вопрос нет. Но можно сказать совершенно точно, что гипертония может быть первичной (эсссенциальной) и вторичной. Иногда сложно разграничить два этих подвида, для этого требуется полное диагностическое обследование. Первичная гипертония – это повышение давления, которое связано с патологическим состоянием сосудистой системы. Провоцируют его определенные факторы или их совокупность. Но они могут лишь повысить вероятность развития заболевания, но не вызывают его непосредственно:
- старение организма;
- наличие заболевания у близких родственников;
- полнота;
- гиподинамия;
- плохое питание;
- злоупотребление табачными изделиями и спиртными напитками;
- прием некоторых лекарств и биодобавок;
- плохая экология;
- чрезмерная физическая нагрузка;
- погодные условия.
Давление может подниматься в случае старения организма. Возрастные изменения в сосудах заключаются в утолщении их стенок и потере эластичности, сужению просвета между стенками. По этой же причине сосуды могут становиться тонкими и ломкими. Внутри них накапливаются соли кальция, липиды, атрофируется мышечный слой, снижается выработка коллагена.
Чем опасно повышенное давление?
Во время сужения сосудов давление на стенки возрастает, что приводит к разрыву наиболее хрупких и кровотечению. Если разрыв сосуда случается в мозге — наступает частичный или полный паралич, серьезные нарушения сознания и даже смерть.
Снижение объема перекачиваемой крови приводит к кислородному голоданию и недостаточному питанию отдельных тканей и органов, в результате чего нарушается их работа.
Часто у пациентов с повышенным давлением кровь густая и вязкая, склонная к образованию тромбов. При здоровых сосудах тромб может циркулировать с током крови, не вызывая серьезных нарушений. Но, попадая в суженный просвет, он может полностью перекрыть кровоток, что чревато отмиранием тканей.
Какое давление высокое?
Каждый организм индивидуален: для одного человека определенный уровень артериального давления является фактором нормального самочувствия, для другого при том же показателе на тонометре возникнет чувство недомогания, слабость, тошнота, пр. В связи с этим каждый человек должен определить для себя рабочее давление, то есть, при каких показателях он чувствует себя хорошо – это и будет его нормой.
С возрастом у женщин и мужчин закономерно повышается верхняя граница кровяного давления. Это обусловлено физиологическими изменениями, протекающими в организме. С годами сердце работает быстрее, а кровь тяжелее транспортируется по сосудам, вследствие чего формируется повышенное АД. Верхним пределом давления у взрослых людей, при которой врач ставит диагноз «артериальная гипертония» является 140/90 мм рт. ст. Более высокие показатели – повод для проведения комплексной диагностики и лечения.
Классификация повышенного давления
Показатели АД могут увеличиваться непропорционально. При верхнем показателе в 160 мм рт. ст. диастолическое может составлять как 100 мм рт. ст. (повышенное) так и сохраняться в норме – 80 мм рт. ст. В каждом случае это будет указывать на разную природу патологического состояния и вызывать разные симптомы.
Изолированное повышение систолического
Это состояние характеризуется повышением верхнего показателя до 140 и выше, при этом показатель диастолического – ниже 90 мм рт. ст. Основная причина – сужение просвета артерий. Такой тип гипертонии характерен для пожилого возраста. Опасность такого состояния – в том, что в несколько раз увеличивается риск инсульта, сердечного приступа, инфаркта и других сердечных патологий.
Пограничная гипертония
Медицинский термин «пограничная гипертония» определяет состояния, когда организм реагирует на нарушение тонуса сосудов вследствие воздействия внешних и внутренних неблагоприятных факторов периодическим повышением давления. Происходит зачастую в результате нарушения регуляции нервных рецепторов сердечной мышцы, дисфункции эндокринной системы и гипоксии (недостаток кислорода).
Лечение ПГ начинается с постоянного контроля кровяного давления с помощью тонометра и состояния внутренних органов. Дальнейшие действия должны быть направлены на устранение причин, которые вызывают ПГ:
- смена работы;
- устранение эмоциональной нагрузки, стрессов и неврозов;
- исключение спиртного;
- отказ от курения;
- занятия спортом с умеренными физическими нагрузками.
Медикаментозное лечение лучше проводить в 2-х случаях: при длительных стрессах («Седавит», «Трипсидан») и в случае, если скачки давления очень высокие (160/110) поможет «Фармадипин», который быстро вернет АД в нормальное состояние.
Синдром «белого халата»
Для многих людей посещение врачебного кабинета – стресс: они боятся услышать неутешительный диагноз. На фоне этих переживаний показатели давления могут увеличиваться на 10-20 мм рт. ст. При этом при замере давления дома показатели ниже.
В этой ситуации важно обзавестись тонометром и контролировать давление дома. Если будет зафиксировано повышенное давление в состоянии покоя больше, чем 2-3 дня в неделю – это повод обратиться к доктору. Врач, помимо измерения давления, назначит дополнительное обследование.
Симптомы повышенного давления
Головная боль и ощущение пульсации в висках – самые яркие признаки повышенного давления. Но есть и другие, по которым гипертонию можно «вычислить» на ранней стадии. Все симптомы можно разделить на три группы:
| Признаки повышенного давления | Как проявляются и на что указывают |
|---|---|
| Невротические | Первый «маячок», указывающий на начало гипертонии. Сюда относятся: головокружение; головные боли в затылочной части; шум в ушах; потемнение в глазах, «мушки» перед глазами; утомляемость; беспричинная бессонница; раздражительность. При появлении этих симптомов желательно начать контролировать показатели АД ежедневно |
| Вегетативные | Эту группу признаков вызывает резкий скачок адреналина. Обычно проявляются после стресса, неровного перенапряжения, сильных переживаний. Проявляется в виде: повышенной тревожности; потливости; тяжестью в сердце; нарушением сердечного ритма, ощущение пульсации в голове; покраснением кожи лица. Часто они указывают на резкий скачок давления, который грозит гипертоническим кризом |
| Задержка жидкости | Из-за большого объема жидкости увеличивается давление на стенки сосудов, отекает лицо и конечности, появляется ощущение легкого онемения и покалывания. Не обязательно при этом много пить: задержка происходит в связи с нарушениями в организме, когда поступившая внутрь жидкость не выводится в полном объеме. Поэтому при повышенном давлении часто назначают мочегонные |
Симптомы могут быть различными в зависимости от возраста и образа жизни человека.
Как проявляется повышенное давление у пожилых
Вне зависимости от пола пациента повышенное давление при гипертонической болезни сопровождается рядом характерных симптомов:
- Нарушение сна.
- Головокружение.
- Изменение зрения.
- Головная боль.
- Онемение пальцев.
- Снижение работоспособности.
- Носовые кровотечения.
- Повышенная раздражительность.
- Периферические отеки (чаще у женщин).
- Шум в ушах.
- Повышенное потоотделение.
- Боль в сердце.
Различные симптомы гипертензии у пожилых людей могут проявляться по очереди, по мере развития патологии. Конец дня может ознаменоваться приступами головной боли, что связано с физиологическим повышенным давлением в это время. Зачастую головная боль может преследовать и утром. Пожилые пациенты иногда этот симптом относят к признакам обычного переутомления или недосыпания и не связывают с нарушениями в сердечно-сосудистой системе.
Симптомы гипертонии у молодежи и людей среднего возраста
В последние годы все чаще во время медосмотров повышенное давление регистрируют у людей в возрасте 25+. К такому давлению в молодом возрасте могут привести:
- перенесенные черепно-мозговые травмы, в т. ч. у спортсменов;
- прием некоторых медикаментов, в т. ч. антидепрессантов, некоторых гормональных;
- избыточная масса тела;
- сидячий образ жизни;
- обилие жиров и легких углеводов в рационе;
- злоупотребление алкоголем и никотином;
- употребление наркотиков;
- недостаток сна (4-5-часовой сон на протяжении нескольких месяцев в сочетании с нервным перенапряжением могут привести к повышению давления и даже гипертоническому кризу).
Помимо цифр на дисплее тонометра, о повышенном давлении свидетельствует:
- ноющая головная боль, которая возникает по утрам;
- головная боль в сочетании с тошнотой, возникающая в течение дня;
- нарушения сердечного ритма;
- «набухание» вен;
- покраснение кожи лица;
- повышенная утомляемость, слабость;
- агрессивность, вспыльчивость.
Назначение препаратов в этом возрасте проводится с осторожностью, поскольку их прием может вызвать резкое снижение АД.
Давление у беременных
Гипотония возникает у беременных из-за гормональной перестройки организма, формирования новых сосудов, которые будут обеспечивать ребенка питательными веществами, и скрытых инфекций. Пониженное давление наблюдают у женщин с аллергией, язвой желудка, сердечными заболеваниями и анемией. Будущая мать жалуется на частые головокружения, чрезмерную слабость, утомляемость и тошноту. Гипотонию и сопутствующие симптомы убирают разными способами.
Симптомы, указывающие на резкое повышение давления
Резкий скачок давления может случиться как у хронического гипертоника, так и у относительно здорового человека. Для него характерны:
- головная боль, концентрирующая в затылке. Она может быть пульсирующей;
- покраснение лица;
- шум в ушах;
- потемнение в глазах;
- головокружение;
- учащенный пульс;
- потливость;
- затрудненное дыхание;
- онемение и отечность конечностей;
- тошнота, иногда рвота;
- потеря сознания;
- спутанность речи, нарушение сознания;
- повышенная тревожность.
Что делать при повышенном давлении?
Если повышению АД предшествовал стресс или нервное напряжение, следует удобно лечь (желательно на высокую подушку), расстегнуть стесняющую одежду и выпить 20 капель настойки валерианы, пустырника или пиона, которые помогут успокоиться. При возникших в сердце болезненных ощущениях лучше всего принять капсулу «Корвалмента» или таблетку «Валидола».
К сожалению, сейчас уже довольно частой оказывается ситуация, когда высокое давление не снижается. Что делать, если нет возможности сразу обратиться за врачебной помощью?
- Врачи советуют поставить на икры ног горчичники или опустить ноги в горячую воду – это поможет крови перераспределиться к нижним конечностям, что несколько снизит АД (но учтите, что этот совет не относится к людям, страдающим варикозным расширением вен на ногах).
- Помогает справиться со скачком АД и солевой компресс, приложенный к пояснице и затылку. Нагретую соль при этом кладут на сложенное полотенце или салфетку.
Если высокое давление не снижается долго, хорошо помогает уксусный компресс для ног. Следует взять пол-литра яблочного уксуса и развести его в равном количестве воды. После этого в смесь опускают полотенце, отжимают его и оборачивают ноги. Обратите внимание на то, что обе обернутые ступни должны стоять на полу. Через 10 минут компресс можно снять, а ноги ополоснуть прохладной водой. Яблочный уксус обладает раздражающим действием, которое помогает вызвать отток крови и таким образом понизить давление. Этот способ считается очень эффективным.
Из предыдущих статей вы уже знаете состав крови и строение сердца. Очевидно, что все функции кровь выполняет только благодаря своей постоянной циркуляции, которая осуществляется благодаря работе сердца. Работа сердца напоминает насос, который нагнетает кровь в сосуды, по которым кровь течет к внутренним органам и тканям.

Кровеносная система состоит из большого и малого (легочного) кругов кровообращения, которые мы подробно обсудим.
Описал их Уильям Гарвей, английский врач, в 1628 году.

Большой круг кровообращения (БКК)
Этот круг кровообращения служит для доставки кислорода и питательных веществ ко всем органам. Он начинается выходящей из
левого желудочка аортой — самым крупным сосудом, которая последовательно разветвляется на артерии, артериолы и капилляры.
Открыл БКК и понял значение кругов кровообращения известный английский ученый, врач Уильям Гарвей.
Стенка капилляров однослойна, поэтому через нее происходит газообмен с окружающими тканями, которые к тому же через нее получают питательные вещества. В тканях происходит дыхание, в ходе которого окисляются белки, жиры, углеводы. В результате в клетках
образуется углекислый газ и продукты обмена веществ (мочевина), которые также выделяются в капилляры.
Венозная кровь по венулам собирается в вены, возвращаясь в сердце через самые крупные — верхнюю и нижнюю полые вены, которые
впадают в правое предсердие. Таким образом, БКК начинается в левом желудочке и заканчивается в правом предсердии.
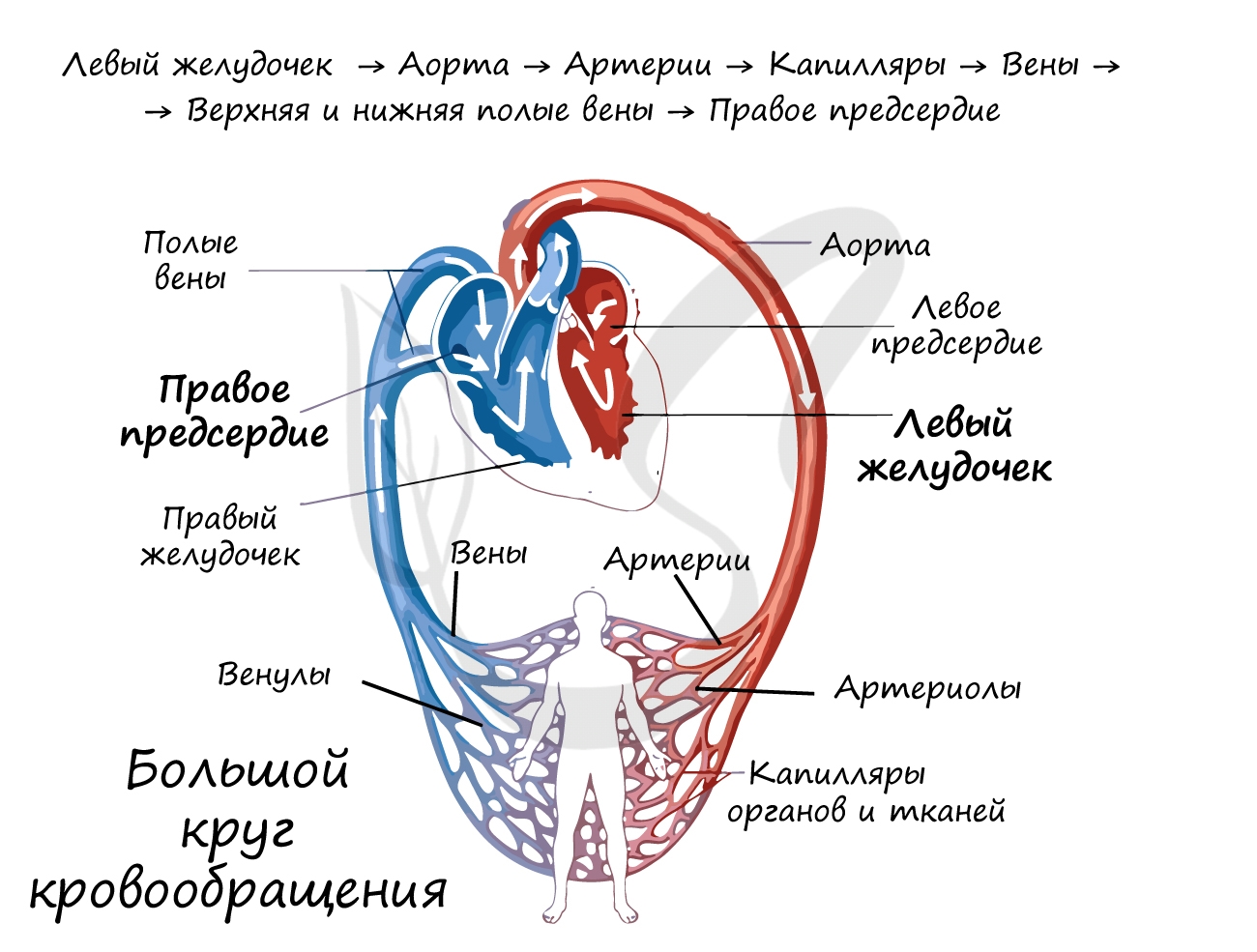
Кровь проходит БКК за 23-27 секунд. По артериям БКК течет артериальная кровь, а по венам — венозная. Главная функция этого
круга кровообращения — обеспечить кислородом и питательными веществами все органы и ткани организма. В сосудах БКК высокое
артериальное давление (относительно малого круга кровообращения).
Малый круг кровообращения (легочный)
Напомню, что БКК заканчивается в правом предсердии, которое содержит венозную кровь. Малый круг кровообращения (МКК) начинается
в следующей камере сердца — правом желудочке. Отсюда венозная кровь поступает в легочный ствол, который делится на две легочные артерии.
Правая и левая легочные артерии с венозной кровью направляются к соответствующим легким, где разветвляются до капилляров,
оплетающих альвеолы. В капиллярах происходит газообмен, в результате которого кислород поступает в кровь и соединяется с гемоглобином, а углекислый газ диффундирует в альвеолярный воздух.
Обогащенная кислородом артериальная кровь собирается в венулы, которые затем сливаются в легочные вены. Легочные
вены с артериальной кровью впадают в левое предсердие, где заканчивается МКК. Из левого предсердия кровь поступает
в левый желудочек — место начала БКК. Таким образом два круга кровообращения замыкаются.
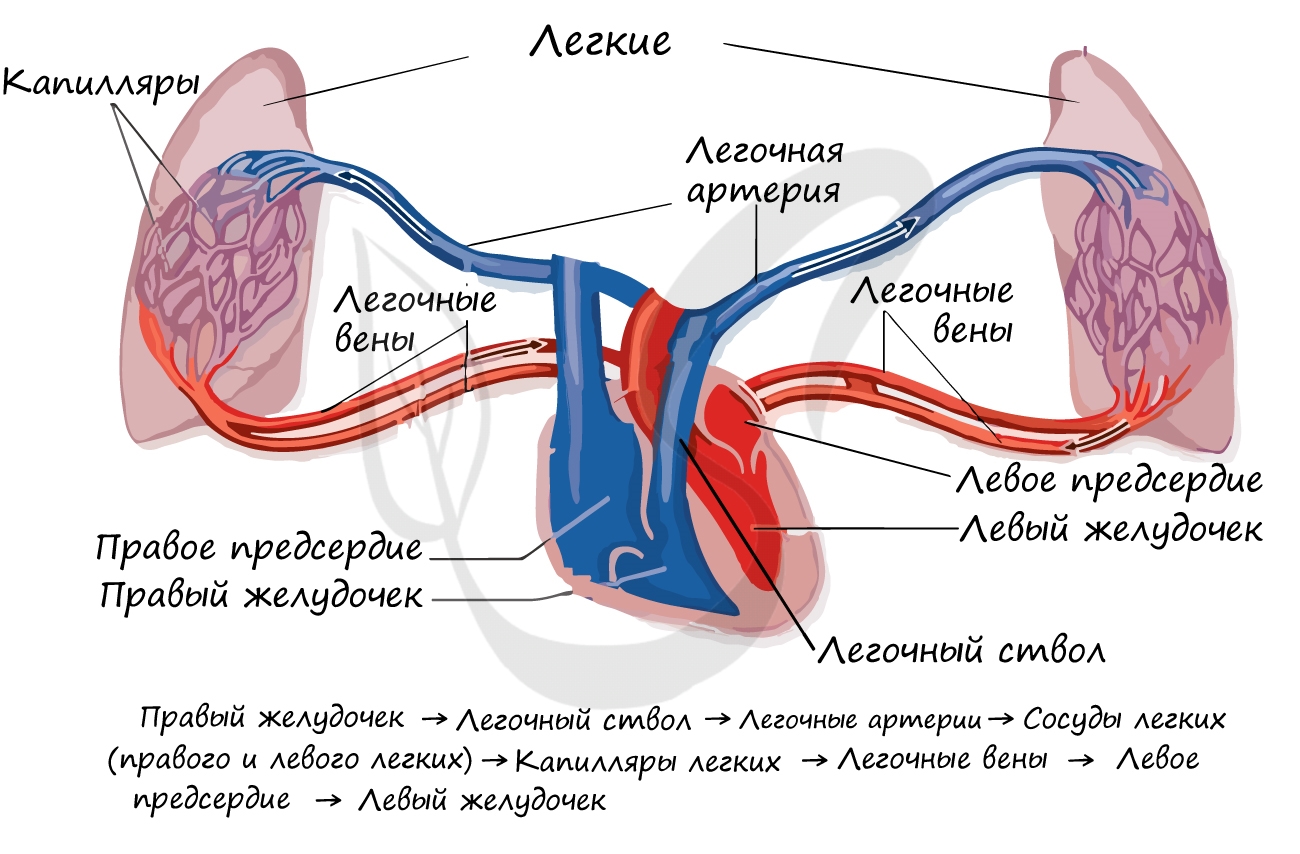
МКК кровь проходит за 4-5 секунд. Основная его функция состоит в насыщении кислородом венозной крови, в результате чего она становится артериальной, богатой кислородом. Как вы заметили, по артериям в МКК течет венозная, а по венам — артериальная кровь. Артериальное давление
здесь ниже, чем БКК.
Интересные факты
В среднем за каждую минуту сердце человека перекачивает около 5 литров, за 70 лет жизни — 220 млн. литров крови. За один день сердце человека совершает примерно 100 тысяч ударов, за всю жизнь — 2,5 млрд. ударов.
© Беллевич Юрий Сергеевич 2018-2023
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.

Если удается выявить причины артериальной гипертензии, то ее считают вторичной или симптоматической. При отсутствии явной причины она называется первичной, или гипертонической болезнью. Последняя встречается гораздо чаще, ею болеют больше 90% людей с повышенным давлением.
Артериальной гипертензией страдает 30-45% взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин. Артериальная гипертензия — главный фактор риска развития сердечно-сосудистых заболеваний: инфарктов, инсультов, патологий почек.
Почему высокое давление нужно лечить?

Кроме того, при высоком давлении в артериальном русле сердцу нужно приложить больше усилий, чтобы вытолкнуть кровь. Поэтому сердце гипертрофируется — увеличивается масса сердечной мышцы. Сердечная мышца растет быстро, а сосуды, которые ее питают — медленно. Интенсивность кровотока в сердце падает, что ведет к стенокардии — болям за грудиной.
Факторы риска гипертонии:
— возраст старше 55 лет
— избыточная масса тела
— потребление алкоголя, курение
— низкая физическая активность
— высокий холестерин
— сахарный диабет
— наследственность
Как отличить высокое давление от гипертонического криза?
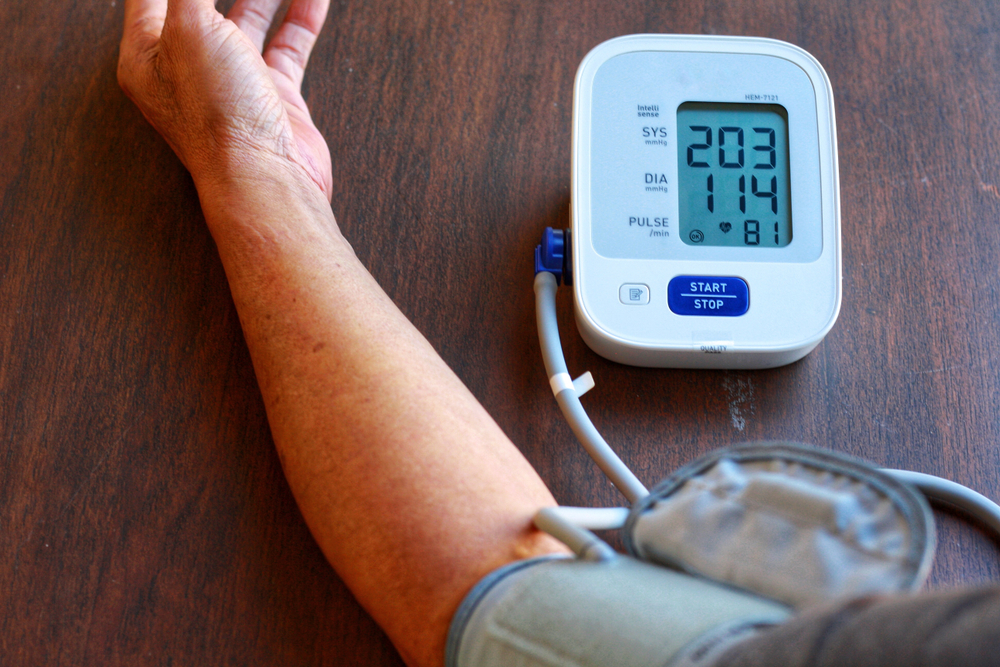
— Тошнота и рвота
— Несвязная речь
— Спутанность сознания
— Нарушение зрения
— Изменение мимики
— Боли в сердце
— Одышка
Почему это происходит?
В норме в ответ на повышение давления сосуды расширяются, тем самым компенсируя состояние и защищая стенку сосудов и органы от поражения. При кризе на высоких цифрах артериального давления происходит срыв компенсаторных возможностей организма и сосуды сужаются, тем самым еще больше повышая давление. Через суженные сосуды кровь хуже притекает к органам, и они испытывают состояние ишемии. Особенно страдают мозг, сердце и почки.
Что делать, если у вас криз?

- Если вы почувствовали описанные симптомы при высоком давлении — необходимо срочно вызвать скорую помощь, потому что гипертонический криз может закончиться инсультом и инвалидностью.
- Приоткройте дверь в вашу квартиру, чтобы врачи могли быстро и беспрепятственно войти.
- Лягте на несколько подушек, чтобы ваша голова была выше положения тела — кровь оттечет в ноги и давление в артериях мозга немного снизится.
- Укройте ноги теплым одеялом. От тепла сосуды ног расширится и в них притечет кровь, тем самым также снизив артериальное давление в сосудах мозга.
- Примите таблетку каптоприла.
Почему именно каптоприл?
Время действия препарата — 40 минут. Это не слишком быстро и не слишком медленно. Нельзя сбивать давление быстро — резкое падение давления приведет к инсульту. При этом эффект нужен не через 3-4 часа, как действуют другие препараты, а быстрее, поэтом это не слишком медленно.
Как изменить образ жизни после эпизода повышения давления или гипертонического криза?
- Откажитесь от соли — это понизит ваше давление на 6-10 мм рт.ст
2. Ешьте больше продуктов с калием! Калий замедляет работу сердца, такая диета способна понизить давление на 5 мм рт.ст.
3. Похудейте! Каждый килограмм потерянного веса снижает АД на 1 мм рт ст.
4. Занимайтесь спортом! 150 минут физических нагрузок в неделю — это еще минус 5-8 мм рт.ст от вашего показателя артериального давления.
На сегодняшний день связь между артериальной гипертензией и затрудненным дыханием доказана медицинской наукой. Практика показала, что обструктивное апноэ все чаще становится причиной этой неприятной и опасной болезни.
Статисты говорят, что более 38% наших соотечественников страдает АГ в среднем возрасте. Эта цифра увеличивается до 85%, если речь идет о людях почтенных лет. Так вот, из них более 22% еженощно имеют проблемы с дыханием, и сталкивается с СОАС. Таким образом, взаимосвязь данных недугов очевидна.
Конечно, при обычном храпении риск развития сердечнососудистых болезней минимален. Но, коль речь идет об обструктивном апноэ, то ситуация практически всегда меняется весьма кардинальным образом.
На чем основана взаимозависимость?
К основным факторам провокации СОАС, а также АГ, и наоборот, относится гипоксемия, то есть состояние пониженного уровня кислорода, и гиперкапния, то есть состояние повышенного скопления углекислого газа, повышается оживление нервной системы. Происходит это по причине оживления нервных окончаний сердечнососудистой системы. Кроме того:
- изменяется сам механизм регуляции артериального давления;
- все чаще появляются сбои в деятельности системы, обеспечивающей циркуляцию крови, в частности, нарушается равновесие жидкости в организме;
- циклическое непостоянство давления вызывают серьезные изменения в стенках сосудов.
При апноэ активизируются не только лишь периферические нервные окончания, но и увеличивается моторика симпатических нервов. Это приводит к росту гормонов, что отвечают за работу дыхательной и сердечнососудистой системы. Кроме того, такая ситуация приводит к сужению сосудов. Что же в итоге? Апноэ провоцирует повышение АД. Показатели могут вырасти более чем на 25%.
В итоге постоянной нагрузки на сосуды изменяется их структура, и гипертонические состояния становятся систематическими. Медики неоднократно убеждались, что бороться с АГ без апноэ-терапии – это нерезультативно. Поэтому, эффективная терапия гипертензии у тех пациентов, которые страдают СОАС, возможна на основе устранения апноэ.
Современная тактика лечения
Самой действенной технологией освобождения больного от апноэ на сегодня является CPAP. Ее суть: посредством специального аппарата расширяются воздухоносные пути, что исключает их спадание. Именно такая терапия широко применяется при АГ на фоне апноэ.
Rак видите, лечение апноэ обязательно включается в терапевтическую программу по устранению артериальной гипертензии. Ведь апноэ – это весьма серьезный мотиватор риска формирования АГ, а без борьбы с ним лечение повышенного артериального давления может быть неэффективным.
Если же у пациента есть апноэ, а показатели давления нормальные, то СИПАП-терапия будет профилактической мерой против АГ. В лечебную схему тяжелой артериальной гипертензии при апноэ также может включаться традиционная медикаментозная терапия.