№ 1 Предмет и
методы изучения топографической
анатомии. Основные понятия топографической
анатомии: область и ее границы; внешние
и внутренние ориентиры; проекция
сосудисто-нервных образований и
органов; фасции и клетчаточные
пространства.
Топографическая
анатомия
— наука, которая изучает взаимное
расположение органов и тканей в той
или иной области тела.
Области условно
выделяют в пределах известных частей
тела — головы, шеи, туловища и
конечностей. Так, например, верхнюю
конечность делят на подключичную,
подмышечную, лопаточную, дельтовидную
области и т.д. Именно в пределах области
и изучают проекции органов и тканей
на поверхности тела, их расположение
по отношению друг к другу (синтопия),
отношение органов к частям тела
(голотопия), костям (скелетотопия),
васкуляризацию органов, иннервацию
и лимфоотток.
Для определения
границ
между глубоко расположенными
анатомическими образованиями
(сосудисто- нервных пучков, внутренних
органов) путем проведения их проекционных
линий на поверхности тела для того,
чтобы наметить линию разреза во время
операции, используют систему внешних
ориентиров.
Внешние ориентиры
— это анатомические образования,
которые можно легко определить при
осмотре или пальпации. К ним относятся
складки кожи, углубления или выпуклости
на поверхности тела, а также те костные
выступы, которые можно пальпировать
независимо от степени развития
подкожной жировой клетчатки (ключица,
надмыщелки плеча, передняя верхняя
подвздошная ость и т.д.).
Послойное
изучение области. В
каждой области вслед за кожей всегда
располагается подкожная жировая
клетчатка с поверхностной фасцией,
затем — собственная фасция, под которой
лежат глубокие, подфасциальные
образования. Однако в разных областях
степень выраженности указанных слоев
и их свойства различны, поэтому
необходимо давать подробную
характеристику каждому слою, начиная
с кожи. Прежде всего обращают внимание
на те свойства, которые имеют практическое
значение. Так, например, нужно учитывать
подвижность кожи по отношению к
глубжележащим слоям, иначе при
проведении разреза скальпель может
сместиться с намеченной проекционной
линии разреза вместе с кожей.
Далее обращают
внимание на строение поверхностной
фасции и подкожной жировой клетчатки.
Там, где
она рыхлая, гнойно-воспалительный
процесс или гематома распространяются
в ширину. В тех же областях, где клетчатка
имеет ячеистый характер из-за
соединительнотканных тяжей, идущих
от кожи к глубжележащим слоям,
распространение гематомы, отека или
гнойно-воспалительного процесса идет
в направлении от поверхности в глубину.
Фасции и
клетчаточные пространства.
Фасция — оболочка
из плотной волокнистой соединительной
ткани, покрывающая мышцы, многие
внутренние органы, особенно там, где
нет серозного покрова, кровеносные
сосуды и нервы. Она состоит из
коллагеновых и эластических волокон,
соотношение количества которых
меняется в зависимости от выполняемой
фасцией функции. Чем большее давление
от смещения, сокращения органов и
мышц, пульсации сосудов испытывают
фасциальные листки, тем плотнее они
становятся, в них преобладают
коллагеновые, строго ориентированные
волокна. В более рыхлых фасциях больше
эластических волокон. Будучи составной
частью соединительной ткани, фасции
обладают не только опорной, но и
трофической функцией.
Поверхностная
фасция
— чаще всего рыхлая, непрочная пластинка
— служит местом фиксации подкожных
образований — сосудов (как правило,
вен), нервов и подкожной жировой
клетчатки.
Поверхностная
фасция образует также футляры для
мимических мышц лица и шеи (платизма),
капсулу молочной железы. В некоторых
областях поверхностная фасция
отсутствует, там, где она срастается
с глубжележащими апоневрозами (свод
черепа, ладонь и стопа). Здесь за счет
поверхностной фасции образуются
соединительнотканные перемычки,
соединяющие кожу и апоневроз, а
подкожная клетчатка вследствие этого
приобретает ячеистый характер.
Собственная
фасция,
как и поверхностная, окружает все
тело. Все образования,
лежащие между
ней и кожей, называются поверхностными,
лежащие под ней — глубокими.
Между
листками фасции, образующими фасциальное
ложе, и фасциальными футлярами,
окружающими мышцы или сосудисто-нервные
пучки, имеются более или менее выраженные
пространства, заполненные межфасциальной
клетчаткой, т.е. рыхлой соединительной
тканью с включениями жира. Такие
скопления клетчатки называются
клетчаточными
пространствами.
Они
располагаются в пределах фасциального
ложа.
№ 2 Определение
и основные положения оперативной
хирургии: анатомическая доступность,
техническая возможность, физиологическая
дозволенность.
Оперативная
хирургия – учение
о хирургических операциях, посвященное
разработке и изучению способов и
правил производства оперативных
вмешательств.
Принципы
операций на голове по Н. Н. Бурденко:
—
Анатомическая доступность.
—
Физиологическая дозволенность.
Оперативным
доступом
называют часть операции, обеспечивающую
хирургу обнажение органа, на котором
предполагается выполнение оперативного
приема. Оперативный доступ должен
обеспечить максимальную близость к
патологическому очагу, достаточно
широкое обнажение измененного органа
и быть малотравматичным, т.е.
сопровождаться минимальным повреждением
тканей. Некоторые доступы имеют
специальные названия — лапаротомия,
торакотомия, трепанация черепа.
Оперативный
прием —
главный этап операции, во время которого
осуществляется хирургическое
воздействие на патологический очаг
или пораженный орган: вскрывают
гнойник, удаляют пораженный орган или
его часть (желчный пузырь, аппендикс,
желудок). Оперативный доступ одновременно
является и оперативным приемом,
например при проведении разрезов для
дренирования клетчаточных пространств.
Завершение
операции —
последний этап. На этом этапе производят
восстановление нарушенных в процессе
выполнения доступа анатомических
соотношений органов и тканей
(перитонизация, плевризация, послойное
ушивание операционной раны и т.д.),
осушение раны, устанавливают дренаж.
Тщательность выполнения всех
манипуляций, хорошее ориентирование
в слоях мягких тканей имеют большое
значение для предупреждения осложнений
и обеспечения благоприятного исхода
операции.
Хирургические
операции могут быть лечебными и
диагностическими.
Лечебные операции производят с целью
удаления очага заболевания,
диагностические — для уточнения
диагноза (например, биопсия, пробная
лапаротомия). Лечебные операции могут
быть радикальными и паллиативными.
При
радикальных операциях полностью
удаляют патологический очаг, а при
паллиативных производят операцию,
временно облегчающую состояние
больного (например, наложение желудочного
свища при неоперабельном раке пищевода).
Операции
бывают одно-, двух- и многомоментные.
Большинство операций выполняют
одномоментно. Двухмоментные операции
осуществляются, если необходимо
подготовить организм к длительному
нарушению некоторых его функций.
Многомоментные операции чаще производят
в пластической и восстановительной
хирургии.
Повторными
называются операции, выполненные
несколько (2 или более) раз по поводу
одного и того же заболевания (например,
при рецидивирующих грыжах).
По
срокам выполнения операции подразделяются
на экстренные,
срочные и плановые.
Экстренные операции требуют немедленного
выполнения (например, при кровотечениях
из крупных сосудов, перфорации желудка,
кишечника).
Срочными
называются такие операции, которые
откладываются на небольшой срок для
уточнения диагнозаи подготовки
больного к операции. Плановые операции
выполняют после достаточно полного
обследования и соответствующей
подготовки больного к операции.
№ 3 Роль
отечественных ученых в развитии
топографической анатомии и оперативной
хирургии: Н. И. Пирогов, П. И. Дьяконов,
Н. К. Лысенков, Н. И. Напалков, Ф. А. Рейн,
В. Н. Шевкуненко, А. М. Геселевич, А. Н.
Максименков, В. В. Кованов, Ю. М. Лопухин.
Пирогов(1810-1881)
– русский хирург, занимался клинической
хирургие, анатомией и экспериментальной
хирургией.
В Дерптском
институте впервые установил важнейшие
для хирургической практики взаимоотношения
кровеносных сосудов и фасций.
Пирогов
был профессором Петербургской
медико-хирургической академии.
Профессором госпитальной хирургической
клиники, патологической и хирургической
анатомии и главного врача хирургического
отделения второго Военно-сухопутного
госпиталя.
Он
опубликовал «Полный курс прикладной
анатомии человеческого тела, с рисунками
(анатомия описательно физиологическая
и хирургическая)». Исследования,
проведенные Н.И. Пироговым.
Замораживание
трупа дало возможность сохранить
органы в их естественном, ненарушенном
положении, поэтому изучение распилов,
сделанных в трех плоскостях, позволяет
получить представление об истинном
взаимном расположении органов.
Впервые
в мире Н.И. Пирогов изучал на срезах
топографию органов не только в состоянии
морфологической статики, но и при
определенных физиологических
положениях: максимальном сгибании,
разгибании, приведении, отведении и
т.п. Наполняя перед замораживанием
желудок или мочевой пузырь трупа
водой, а кишки — воздухом, он уточнял
топографию внутренних органов. Н.И.
Пирогов изучал смещение сердца,
наблюдаемое при плеврите, изменение
положения брюшных органов при асците,
вводя жидкость в полость плевры или
брюшины. Таким образом, в своих
исследованиях Н.И. Пирогов не
ограничивался изучением анатомических
соотношений органов и тканей здорового
человека, он впервые применил эксперимент
на трупе, изучая соотношения патологически
измененных образований.
Метод
распилов был применен Н.И. Пироговым
и для разработки вопроса об оптимальных
доступах к различным органам, в
частности для обоснования нового
внебрюшинного способа обнажения общей
и наружной подвздошных артерий.
Предложенная Н.И. Пироговым
костно-пластическая ампутация голени
открыла новую эпоху в учении об
ампутациях.
П.И.
Дьяконов
создал большую школу топографоанатомов
и хирургов, в которую вошли такие
известные ученые, как Ф.А. Рейн, Н.К.
Лысенков, Н.И. Напалков, А.П. Губарев и
др. В это время музей кафедры был
пополнен большим количеством
топографоанатомических препаратов.
Во многом это было сделано благодаря
разработанному Н.К.
Лысенковым
оригинальному способу сохранения
анатомических препаратов в парах
консервирующих веществ, в результате
чего сохранялись цвет и консистенция
тканей. Различные методы приготовления
топографоанатомических препаратов
были описаны в «Кратком руководстве
к приготовлению препаратов по
топографической анатомии.
Под
редакцией П.И. Дьяконова написан также
«Курс лекций по топографической
анатомии и оперативной хирургии» в 2
томах. В это же время на кафедре было
создано экспериментальное отделение,
в котором проводились практические
занятия со студентами.
В
оперативной хирургии и топографической
анатомии пропагандировал клиническое
направление, связывал оперативные
приемы с физиологическими и
патологическими процессами.
С
1902 г. кафедру возглавлял ученик П.И.
Дьяконова Федор Александрович Рейн,
продолживший работу по оснащению
кафедры.
Профессор
Владимир Васильевич Кованов
(1909—1994)
ученик Н.Н. Бурденко, участник Великой
Отечественной войны.
Два
основных направления научных
исследований, проводившихся на кафедре:
хирургическая анатомия артерий и
экспериментальная разработка проблем
сердечно-сосудистой хирургии и изучение
«мягкого остова» тела — фасций и
клетчаточных пространств. Опыт
военно-полевой хирургии в борьбе с
кровотечениями при ранениях магистральных
сосудов, накопленный в период Великой
Отечественной войны, лег в основу
анатомо- экспериментальных исследований
коллатерального кровообращения при
перевязке артерий.
Основатель
школы советских топографоанатомов
В. Н. Шевкуненко
(1872—1952). Возглавлял кафедру оперативной
хирургии и топографической анатомии
Медико-хирургической академии,
впоследствии названной Военно-
медицинской
академией, одновременно заведовал
кафедрой оперативной хирургии и
топографической анатомии Ленинградского
института усовершенствования врачей.
Основное
направление научной деятельности –
создание ими типовой и возрастной
вариационной анатомии человека.
Строение и топография органов человека,
с одной стороны, не являются постоянными
и меняются с возрастом, с другой —
индивидуальные и возрастные варианты
поддаются систематизации, могут быть
объединены в несколько типов и
распознаны на основании внешних
признаков.
Результат:
разработка ряда оперативных доступов
к различным органам с учетом типовых
и возрастных топографоанатомических
особенностей больного. Установление
В.Н. Шевкуненко возможности двух типов
ветвления крупных артериальных стволов
— магистрального и рассыпного.
БИЛЕТЫ ИТОГ 2021 ПО ТОПКЕ
Билет 1
Вопрос 1
ХИРУРГИЧЕСКАЯ АНАТОМИЯ ЯИЧКА, СЕМЕННОГО КАНАТИКА И
СЕМЯВЫНОСЯЩЕГО ПРОТОКА (DUCTUS DEFERENS)
В состав мужских половых органов, входят: яички с их оболочками, семявыносящие протоки
с семенными пузырьками, предстательная железа, бульбоуретральные железы, половой член,
состоящий из пещеристых тел. Здесь также будет описан и мужской мочеиспускательный
канал, носящий смешанный характер мочеполовой трубки.
Кровоснабжение и иннервация, лимфоток
Сосуды и нервы: ductus deferens получает питание из a. ductus deferentis (ветвь a. iliaca
interna); семенные пузырьки — из аа. vesicalis inferior, ductus deferentis, rectales. Венозный
отток происходит в v. deferentialis, которая впадает в v. iliaca interna.
Отток лимфы происходит в nodi lymphatici iliaci interni
Ductus deferens и семенные пузырьки иннервируются plexus deferentialis, образованным
нервами из plexus hypogastrics inferior
Подборка по базе: иностранный языкСИНЕРГИЯ ОТВЕТЫ — 1 семестр.docx, Задание 16 — ответы.docx, вопросы по хирургии (1).docx, ээ ответы.docx, Микроэкономика ТУСУР 1 курс Ответы к тесту — скачать пример гото, Инновационный менеджмент синергия ответы 1 семестр.pdf, ОТВЕТЫ на тесты по дисциплине СЕСТРИНСКОЕ ДЕЛО В ХИРУРГИИ.docx, Политология. Ответы на тест 1.pdf, ОИ рк1 ответы.pdf, Физра ответы все.docx
ОТВЕТЫ ПО ОПЕРАТИВНОЙ ХИРУРГИИ.
Коллеги! Наступило время сдачи экзамена по базисному предмету всех хирургических дисциплин – оперативной хирургии и топографической анатомии. Изучение оперативной хирургии не заканчивается моментом экзамена, ведь путь от студента-медика до хирурга-профессионала требует постоянного самосовершенствования, обучения практическим и теоретическим навыкам. С целью улучшения подготовки студентов к экзамену было создано данное пособие, посвященное разделу «Оперативная хирургия». В нем использованы как материалы нашей кафедры, так и материалы многочисленных учебников, адаптированные соответственно тенденциям современной хирургии. Отдельную благодарность выражаем сотрудникам нашей кафедры, которые упорно работают со студентами на занятиях и вне их, всегда готовы помочь найти ответ на непонятные и сложные вопросы. Желаем уверенных знаний и отличных ответов на экзамене!
ОПЕРАТИВНАЯ ХИРУРГИЯ ГОЛОВЫ.
8. Обработка ран головы.
Классификация травм головы:
а) закрытые – не нарушена целостность кожных покровов
б) открытые – нарушена целостность кожных покровов
1. проникающие – с повреждением твердой мозговой оболочки
2. непроникающие – без повреждения твердой мозговой оболочки
Первичная хирургическая обработка ран головы:
а) ранняя – в течение первых 3 суток после травмы
б) отсроченная – в течение 4-6 суток после травмы
в) поздняя – после 6 суток от момента травмы
Техника обработки открытых ран:
1. Рентгенограмма в двух проекциях для выявления возможных осколков и переломов
2. Волосы на месте травмы сбривают, обрабатывают и ограничивают операционное поле
3. Экономно иссекают края разможенных тканей (края раны). При скальпированных ранах лоскут не иссекается.
4. Из раны удаляют нежизнеспособные участки травмированных тканей, инородные тела и промывают ее антисептиком.
5. Кусачками расширяют дефект кости до появления неизмененной твердой мозговой оболочки, выравнивают края трепанационного окна, придавая им скос кнаружи.
6. Осматривают дно раны, при обнаружении осколков кости извлекают их лопаточкой.
7. Оценивают состояние твердой мозговой оболочки (в норме: хорошо пульсирует, нормального цвета)
а) не повреждена – не рассекается
б) напряжена, плохо пульсирует, сквозь нее просвечивается гематома: путем прокола пытаемся аспирировать гематому. Если аспирация крови не удалась или гематома возникает вновь – рассекаем твердую мозговую оболочку, перевязываем или клипируем кровоточащие сосуды, удаляем кровь и ее сгустки с помощью струи изотонического раствора натрия хлорида и марлевых шариков.
в) повреждена при ранении: начинаем с осторожного удаления внедрившихся в твердую мозговую оболочку осколков кости экономно иссекаем края дефекта твердой мозговой оболочки разрушенную ткань головного мозга и поверхностно расположенные осколки костей удаляем струей физраствора обрабатываем раны головного мозга (сдавливаем яремные вены для повышения внутричерепного давления – это приводит к выделению мелких фрагментов костей и мозгового детрита), выполняем гемостаз рану твердой мозговой оболочки ушиваем наглухо
NB! Возможности повреждение венозного синуса осколком и возникновение кровоточения после удаления осколка кости.
8. Наглухо ушиваем раны мягких тканей головы.
Техника обработки закрытых ран:
1. Положение больного на спине или на противоположном стороне повреждения боку.
2. Разрез в зависимости от анатомо-топографических особенностей области повреждения.
3. При осмотре повреждения кости выясняют размеры ее фрагментов, их положение и отношение к твердой мозговой оболочке. Все осколки, не связанные с надкостницей, удаляют. Крупные осколки, при хорошо сохранившейся связи с надкостницей, могут быть оставлены (особенно у детей). Для этого их аккуратно приподнимают из раны, производят осмотр твердой мозговой оболочки для оценки ее состояния и укладывают осколки на место
4. Раны покровов черепа ушиваются наглухо.
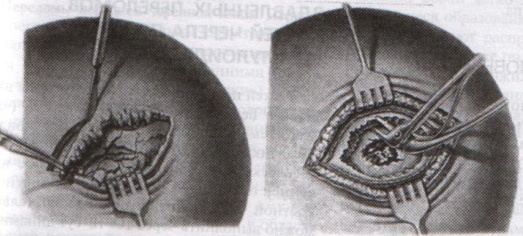
9. Трепанация черепа с образованием кожного и костно-надкостнично-мышечного лоскута. Костно-пластический и резекционный методы.
Трепанация черепа – вскрытие черепной коробки.
Виды трепанации черепа:
1. резекционная (краниоэктомия, декомпенсированная трепанация черепа по Кушингу)
2. костно-пластическая (краниотомия, Вагнера-Вольфа)
Показания для резекционной трепанации:
а) злокачественное долговременное повышение внутричерепного давления из-за деструкции Сильвиева водопровода, злокачественной неоперабельной опухоли головного мозга
б) вдавленный оскольчатый перелом свода черепа
Техника резекционной трепанации:
1. Подковообразный разрез кожных покровов по линии прикрепления височной мышцы к кости с основанием, обращенным книзу, т.е. к скуловой кости.
2. Линейным разрезом рассекаем височную мышцу по ходу ее волокон и растягиваем ее кручками, обнажая костную пластинку размером 6Х6 см. Просверливают фрезой костную пластинку с последующим расширением этого отверстия путем скусывания обнаженного участка височной кости.
3. Листообразным разрезом рассекаем твердую мозговую оболочку.
4. Накладываем гемостатические швы на височную мышцы и ушиваем кожную рану.
5. Для предотвращения острого пролабирования мозга в трепанационное отверстия и возможного его ущемления предварительно забираем 30-40 мл спинномозговой жидкости.
Показания для костно-пластической трепанации:
а) мозговые грыжи
б) гидроцефалия
в) последствия закрытых и открытых травм черепа, воспалительных процессов
г) врожденные и паразитарные заболевания, опухоли головного мозга
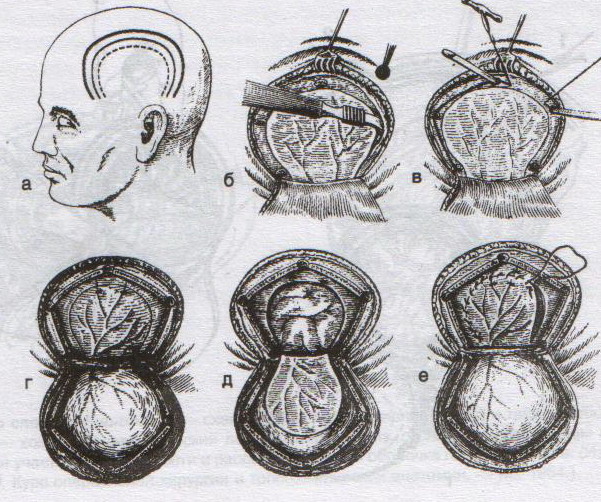
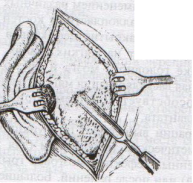
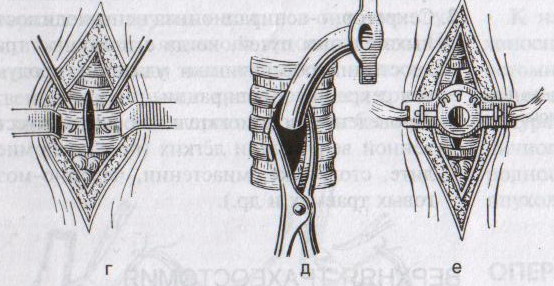
Техника костно-пластической трепанации:
а) схема выкраивания лоскута (жирная линия — кожно-апоневротический лоскут, тонкая линия – надкостница, штриховая – твердая мозговая оболочка)
б) отслоение надкостницы распатором в сторону лоскута
в) пропиливание промежутков между отверстиями пилой
г) надкостнично-костный лоскут отвернут, разрезана твердая мозговая оболочка
д) отвернут лоскут твердой мозговой оболочки
е) наложение непрерывного шва на твердую мозговую оболочку
1. Дугообразный разрез кожных покровов с одновременным рассечением надкостницы по краю сократившейся кожи (за исключением основания лоскута). Кожный лоскут следует выкраивать больших размеров, чем костный.
2. Распатором отслаивают надкостницу к периферии от линии надреза, стараясь щадить ее в области будущего лоскута.
3. Коловоротом в четырех-пяти местах накладывают фрезевые отверстия. Между двумя соседними трепанационными отверстиями вводят желобоватый проводник, поверх него проводят пилу Оливекрона или Джигли и перепиливают кость. Такую же манипуляцию проводят между остальными отверстиями, исключая нижнюю поперечную линию. Ее слегка надпиливают, чтобы сохранить кровоснабжение надкостницы.
4. Когда перепиливание кости закончено, переходят к откидыванию кожно-надкостнично-костного лоскута.
5. Твердую оболочку головного мозга вскрывают дугообразным разрезом, предварительно удалив 30-40 мл спинномозговой жидкости из люмбального прокола. Основание лоскута обращено к основанию кожно-надкостично-костного лоскута, реже к сагиттальному шву. Линию разреза проводят несколько кнутри от края костного отверстия на 1 см (облегчает наложение швов на твердую оболочку головного мозга в конце операции)
6. Ушиваем твердую оболочку, укладываем на место кожно-надкостнично-костный лоскут, накладываем кетгутовые швы на надкостницу, ушиваем кожно-апоневротический лоскут.
10. Остановка кровотечений при повреждении средней менингеальной артерии и венозных синусов.
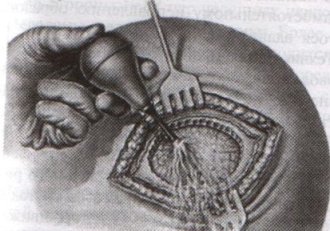
а) При повреждении средней менингеальной артерии выполняется ее перевязка:
1. По общим правилам трепанации черепа на поврежденной стороне выкраивается в височной области подковообразный кожно-апоневротический лоскут с основанием на скуловой дуге и скальпируют его книзу.
2. В пределах кожной раны рассекают надкостницу, просверливают фрезой несколько отверстий в височной кости, образуют костно-мышечный лоскут и откидывают его книзу.
3. Тампоном удаляют сгустки крови и отыскивают кровоточащий сосуд.
4. Захватывают артерию выше и ниже повреждения двумя зажимами. Артерия прошивается колюще-режущей иглой нерассасывающейся нитью.
5. Лоскут укладывают на место, рану зашивают послойно.
б) Повреждения синусов.
1.
Линейные повреждения синуса без расхождения его краев ушиваются узловыми швами.
2.
Повреждение синуса с расхождением краев:
а) пластика по Бурденко (пластика лоскутом, выкроенным из наружной пластинки твердой мозговой оболочки)
б) тампонада синуса мышцей на ножке (сначала кусочек мышцы прижимают пальцем в области ранения синуса; если кровотечение продолжается – подшивают кусочек мышцы к твердой мозговой оболочке несколькими узловыми швами или фиксируют кусочек мышцы идущими крест-накрест лигатурами, прошитыми через наружную пластинку твердой мозговой оболочки)
в) марлевая тампонада синуса по Микулич-Радецкому (марлю методично укладывают складками над кровоточащим местом в промежуток между костью и твердой мозговой оболочкой спереди и сзади от места повреждения, что позволяет придавить верхнюю стенку синуса к нижней; марлю извлекают через две недели)
г) перевязка синуса (предварительно нужно достичь временного гемостаза путем прижатия пальца или тампона к видимому дефекту; синус перевязывается выше и ниже места повреждения с помощью толстой изогнутой иглы; вены, впадающие в поврежденное место синуса, также перевязываются).
NB! Чем ближе место перевязки синуса находится к синусовому стоку, тем хуже прогноз и выше летальность.
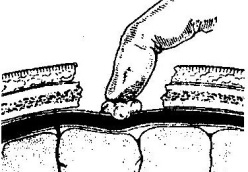
11. Трепанация сосцевидного отростка.
Показания к операции: эвакуация гнойного экссудата, удаление грануляций и дренирование образовавшейся полости при воспалительных процессах в нем.Техника трепанации сосцевидного отростка:
1. Положение больного: на спине с повернутой в здоровую сторону и хорошо фиксированной головой.
2. Хирург левой рукой оттягивает ушную раковину кпереди и проводит дугообразный разрез до кости параллельно прикреплению ушной раковины, отступя кзади от нее 0,5-1 см.
3. Надкостницу вместе с покровами отслаивают кпереди и кзади, после чего выявляется гладкая костная площадка (треугольник Шипо). В передне-верхней части этого треугольника начинают с помощью желобоватого долота и молотка или стамески Воячека сдалбливать поверхностные пластинки кости, направляя инструмент параллельно задней стенки наружного слухового прохода до тех пор, пока не покажется самая крупная ячейка – сосцевидная пещера, сообщающаяся с верхней полостью (трепанация произведена правильно, если зонд из сосцевидной пещеры попадает в барабанную полость).
4. Расширяя с осторожностью трепанационную рану, вскрывают в пределах треугольника другие пораженные костные ячейки, пока не образуется одна общая полость.
5. Патологически измененные ткани (гной, грануляции) удаляют, полость осушают и оставляют дренаж.
6. Накладывают швы на кожу.
ОПЕРАТИВНАЯ ХИРУРГИЯ ШЕИ.
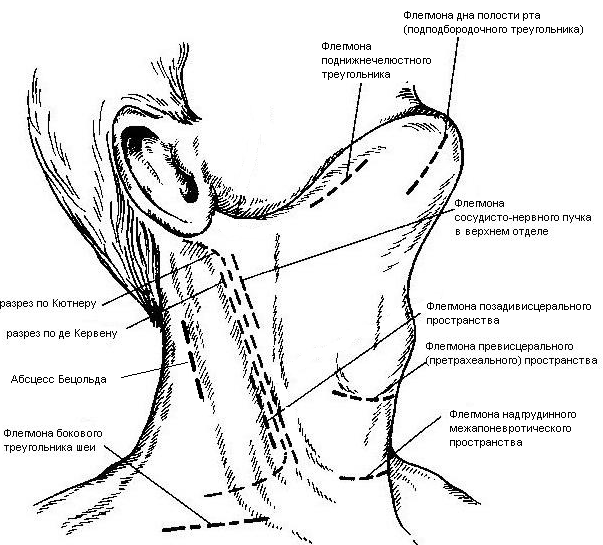
20. Разрезы при флегмонах шеи.
Классификация флегмон шеи:
1. Поверхностные – распространяются в подкожную клетчатку грудной стенки
2. Глубокие:
а) внутрифасциальные – распространяются между листками первой фасции вниз к молочной железе
б) подфасциальные – распространяются позади молочной железы
3. Во влагалище грудинно-ключично-сосцевидной мышцы (опасность возникновения мастоидита Бецольда с переходом в гнойный мастоидит)
4. В надгрудинном и надключичном пространстве – распространяется в область переднего средостения
5. В дне полости рта – распространяется в окологлоточное пространство и подчелюстную ямку по ходу сосудов
6. В предвисцеральном пространстве – распространяется в переднее средостение
7. В позадивисцеральном пространстве – распространяется в заднее средостение
8. В предпозвоночном пространстве – распространяется в заднее средостение
Вскрытие гнойных процессов шеи определяется их локализацией:
а)
подкожная клетчатка передней области — поперечные разрезы через центр флюктуации
б)
латеральный треугольник шеи — разрез кожи длиной 2 см параллельно и выше ключицы, отступив от заднего края грудинно-ключично-сосцевидной мышцы; при распространении процесса в подтрапециевидное пространство – контрапертура у остистых отростков позвонков
в)
влагалище грудинно-ключично-сосцевидной мышцы (абсцесс Бецольда): по заднему краю мышцы в верхней ее трети
г)
сосудисто-нервный пучок медиального треугольника шеи (флегмона Дюпюитрена)
1) изолированная флегмона — разрез по переднему краю грудинно-ключично-сосцевидной мышцы в пределах наибольшей припухлости
2) распространенная флегмона – разрезы де Кервена (по переднему краю грудино-ключично-сосцевидной мышцы + поперечный разрез над ключицей и параллельно ей до переднего края трапециевидной мышцы) или Кютнера (по переднему края грудино-ключично-сосцевидной мышцы + поперечный разрез книзу и кзади от сосцевидного отростка)
3) широкая флегмона – поражение сосудистого пучка с двух сторон – два параллельных разреза по боковым сторонам трахеи
д)
превисцеральное пространство — поперечный (воротникообразный) разрез между правой и левой грудинно-ключично-сосцевидной мышцей
е)
дна полости рта и подподбородочного треугольника – продольный разрез от подбородочной ости до тела подъязычной кости или поперечный (воротникообразный) разрез
ж)
поднижнечелюстной треугольник – разрез на 2 см ниже горизонтальной ветви нижней челюсти
з)
позадивисцеральное пространство – разрез вдоль переднего края грудинно-ключично-сосцевидной мышцы (заглоточный абсцесс может вскрываться из ротовой полости путем прокола или продольного разреза места наибольшего выпячивания гнойника)
и)
надгрудинное межапоневротическое пространство – поперечный разрез кожи на 1,5 см выше вырезки грудины между грудинно-ключично-сосцевидными мышцами или продольный разрез по срединной линии.
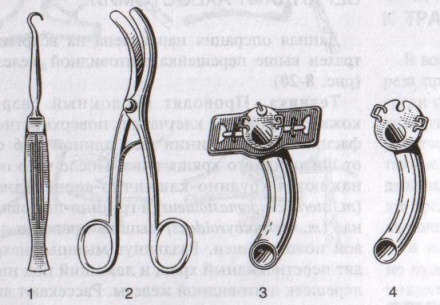
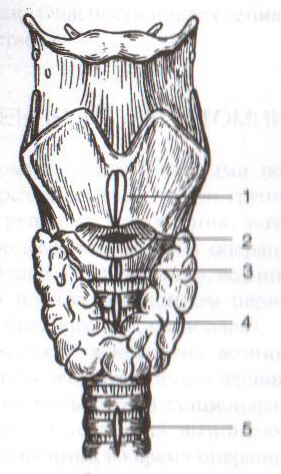
21. Трахеостомия. Показания и осложнения.
Трахеостомия – вскрытие трахеи с введением канюли в ее просвет.
Специальные инструменты для трахеостомии: острый крючок (1), расширитель трахеи (2), трахеостомическая канюля (3), внутренняя трубка канюли (4)
Показания:
а) механическая непроходимость верхних дыхательных путей (проводят для предотвращения асфиксии)
б) секреторно-аспирационная непроходимость дыхательных путей (проводят для удаления продуктов секреции и аспирации
в) проведение вспомогательной или искусственной вентиляции легких
Виды трахеостомии:
а) верхняя – вскрытие трахеи выше перешейка щитовидной железы
б) нижняя – вскрытие трахеи ниже перешейка щитовидной железы
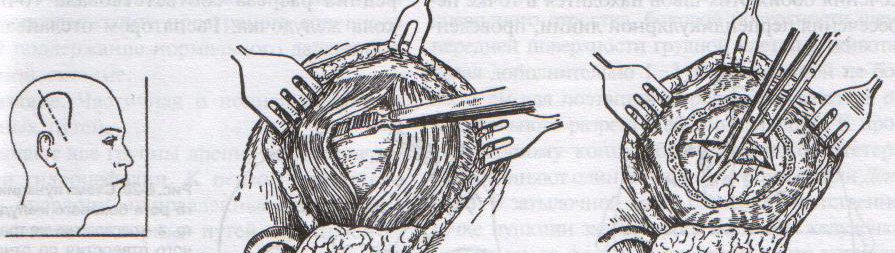
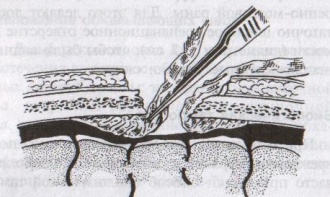
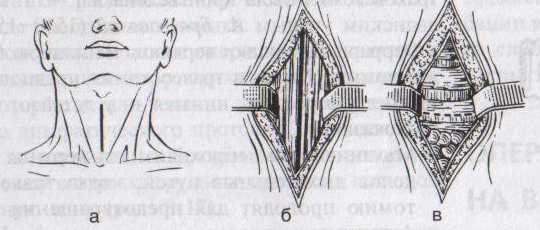
Техника верхней трахеостомии:
а – разрез кожи по срединной линии шеи; б – в ране видная белая линия шеи; в – внутришейная фасция рассечена поперечными разрезами; г – трахея взята на крючки, рассечены ее хрящи; д – первый этап введения трубки; е – трубка введена в трахею
1. Послойный разрез кожи, подкожной клетчатки, поверхностной фасции, белой линии шеи длиной 4-6 см от щитовидного хряща вниз.
2. Обнажаем грудинно-ключично-сосцевидные и грудинно-щитовидные мышцы правой и левой половины шеи. Раздвинув мышцы, находим перстневидный хрящ и лежащий под ним перешеек щитовидной железы.
3. Рассекаем листок внутришейной фасции в поперечном направлении, отделяем перешеек от трахеи и отодвигаем его тупым путем книзу, обнажая верхние хрящи трахеи.
4. Фиксируем гортань однозубым остроконечным крючком, чтобы прекратить судорожные движения. Взяв в руку остроконечный скальпель лезвием кверху, кладем указательный палец сбоку лезвия и, не доходя до кончика на 1 см (чтобы не повредить заднюю стенку гортани) вскрываем третий, а иногда и четвертый хрящ трахеи, направляя скальпель вверх от перешейка к гортани.
5. После поступления воздуха в трахею дыхание на некоторое время прекращается. Наступает апноэ с последующим переходом в резкий кашель. Только после этого в трахеостомическую рану вставляется расширитель.
6. Раздвигаем расширитель, берем трахеостомическую канюлю и, поставив ее поперек шеи так, чтобы щиток был в сагиттальной плоскости, проводим ее в просвет трахеи.
7. Расширитель извлекаем, канюлю поворачиваем так, чтобы щиток располагался во фронтальной плоскости с последующим продвижением канюли вниз и фиксацией ее вокруг шеи.
8. Кожная рана ушивается до трахеостомической трубки.
Преимущества верхней трахеостомии: 1. большая доступность трахеи вследствие ее поверхностного расположения 2. отсутствие здесь крупных сосудовНедостатки верхней трахеостомии: близость разреза трахеи и канюли к перстневидному хрящу и голосовому аппарату.Техника нижней трахеостомии.
1. Разрез от перстневидного хряща до вырезки грудины. Рассекаем кожу, подкожную клетчатку, поверхностную фасцию, собственную фасцию шеи и проникаем в надгрудинное межапоневротическое пространство.
2. Тупо разъеденяем клетчатку, отодвигаем книзу венозную яремную дугу, рассекаем лопаточно-ключичную фасцию и обнажаем мышцы (грудинно-подъязычную и грудинно-щитовидную) правой и левой половин шеи.
3. Раздвинув мышцы в стороны, разрезаем пристеночную пластинку внутришейной фасции и проникаем в претрахеальное пространство. В клетчатке этого пространства обнаруживаем венозные сплетения и иногда низшую щитовидную артерию. Сосуды перевязываем и пересекаем, а перешеек щитовидной железы оттягиваем кверху.
4. Трахею освобождаем от покрывающего ее висцерального листка внутришейной фасции и рассекаем четвертый и пятый хрящи трахеи. Скальпель держим как при верхней трахеостомии и направляем его от грудины к перешейку, чтобы не повредить плечеголовной ствол.
5. Дальнейшие приемы – как при верхней трахеостомии.
Преимущества: 1. редкое развитие после нижней трахеостомии стеноза дыхательного горла 2. отсутствие травмы голосового аппаратаНедостатки: опасность повреждения плечеголовного стволаОсложнения трахеостомии:
1. Осложнения, возникающие в процессе выполнения операции – чаще возникают из-за ошибок, допущенных во время операции:
а) разрез, проведенный не по срединной линии шеи, может привести к повреждению вен шеи, а иногда и сонной артерии
б) недостаточный гемостаз перед вскрытием трахеи может повлечь за собой затекание крови в бронхи и развитие асфиксии
в) длина разреза трахеи должна по возможности соответствовать диаметру канюли
г) ранения задней стенки трахеи и пищевода
д) перед введением канюли следует убедиться в том, что слизистая трахеи рассечена, а просвет трахеи вскрыт (иначе возможно введение канюли в подслизистый слой, что приведет к выпячиванию слизистой в просвет трахеи и усилению асфиксии)
2. Осложнения, возникающие в раннем послеоперационном периоде до выписки больного из стационара
3. Осложнения, возникающие в позднем послеоперационном периоде после выписки больного из стационара
Крикоконикотомия-вскрытие гортани путем рассечения дуги перстневидного хряща и щитоперстневидной связки.
Выполняется экстренно, когда нет времени для проведения трахеостомии (острая дыхательная недостаточность, травма гортани, обтурация ее просвета инородным телом).
Варианты вскрытия трахеи на различных уровнях:
1 – тиреотомия 2 – коникотомия 3 – крикотомия
4 – верхняя трахеотомия 5 – нижняя трахеотомия
Техника крикоконикотомии:
1. Одномоментным вертикальным разрезом по срединной линии шеи ниже щитовидного хряща рассекаем кожу, дугу перстневидного хряща и щитоперстневидную связку.
2. В разрез вводим зажим и раздвигаем бранши, что обеспечивает поступление воздуха в дыхательные пути.
3. После исчезновения асфиксии крикоконикотомию заменяем трахеостомией.
NB! Длительное нахождение канюли вблизи перстневидного хряща обычно осложняется хондроперихондритом с последующим стенозом гортани и травмой голосового аппарата.
03 января 2017 — 15:33:55
Молниеносно проносятся новогодние праздники, и тут за ними, сразу же стремительно приближается сессия. Она на столько сокрушительна на четвертом курсе, что сдавать мне ее пришлось с высокой температурой и в полуобморочном состоянии. Ничем хорошим бы это действо не закончилось, если бы в такой критической ситуации, я не выбрала правильный способ подготовки к экзамену.
Я как в кошмаре помню свой первый рубежный контроль по конечностям на топографической анатомии, который я успешно провалила, хотя готовилась как умалишенная по всем возможным учебникам, которые выдавали в библиотеке. Но мой многоуважаемый педагог только махнул на мои попытки сдать, и поставил уверенно прочерки в графах зачета. А ведь за последние года, такое самой случилось только на гистологии (и то, я просто не могла осознать на какую глубину необходимо копать данный предмет). Тут же, с топочкой оказалась совсем другая история, ведь я перелопатила на столько много информации, что в голове моей все смешалось и не было единой картины, чтобы все это представить.
После феноменального провала, я просто зашла в книжный магазин, схватила самый новый учебник и оставив две свои стипендии, пошла домой. Все последующие занятия, я готовилась только по своему собственному учебнику, потому что в нем можно было черкать, делать заметки и выделять для себя текст. До этого момента я выписывала все основные моменты в тетрадь, но с моим почерком приходилось применять дедукцию, чтобы понять о чем я писала ранее, а также тратилось слишком много времени. Итак, при помощи своего личного учебника, я оптимизировала обучение таким образом, что большую часть времени я посвящала именно заучиванию материала, а не его поиску и записи.
По воле судеб, мне попался именно нужный автор – Николаев А.В., из-за чего мое отношение с топочкой резко изменились на позитивные. Итак, к экзамену я имела одну большую шпаргалку, ответы на экзаменационные вопросы по топографической анатомии в одном месте. Области, которые я изучала до приобретения учебника, отняли совсем мизерное количество времени, для их организации к заучиванию.
Если у вас топографическая анатомия только в будущем, то советую вам приобрести учебник вначале курса и активно им пользоваться. А если же ваша подготовка к сессии в самом разгаре, то советую немедленно обзавестись таким экземпляром и вы ничуть не пожалеете, к тому же сейчас в онлайн-магазинах новогодние распродажи.
Скачай ОХиТА Топка ответы на мудловскую платформу на тестирование и еще Конспекты лекций в формате PDF Оперативная хирургия и топографическая анатомия только на Docsity! 1.Становление хирургии как медицинской специальности произошло: в 1560 – 1640 гг. в Италии; 2.Основное значение для внедрения в практическую медицину антисептики имели работы: Листера. 3.Основное значение для внедрения в практическую медицину асептики имели работы: Бергмана. 4.Существуют следующие виды медицинской помощи хирургическим больным: первая медицинская; первая врачебная; квалифицированная; специализированная. 5.По времени оказания хирургической помощи различают следующие виды: экстренная; срочная; плановая. 6.Хирургическая деонтология изучает взаимоотношения между: хирургом и больным; хирургом и родственниками больного; работниками хирургических отделений; медицинскими работниками и обществом. 7.В обязанности старшей медсестры хирургического отделения входит: организация труда среднего и младшего персонала; контроль выполнения ими своих обязанностей; обеспечение правильности хранения и учета сильнодействующих медикаментов; контроль выполнения принципов лечебно-хранительного режима. 8.В обязанности палатной медсестры хирургического отделения входит: уход и наблюдение за больными; выполнение назначений лечащего врача; кормление тяжело больных; руководство работой младшего мед. персонала. 9.В обязанности процедурной медсестры хирургического отделения входит: выполнять внутривенное введение лекарств; производить забор крови из вены для биохимических исследований; обеспечивать соблюдение правил асептики и антисептики в процедурном кабинете; стерилизовать инструментарий и материал в соответствии с действующими инструкциями. 10.В обязанности перевязочной медсестры хирургического отделения входит: выполнять назначенные врачом туалет и обработку ран; помогать хирургу в выполнении плевральной пункции; организовать транспортировкуоо больных в перевязочную. 11.В обязанности сестры-хозяйки хирургического отделения вхо- дит: руководить работой палатных санитарок и уборщиц; обеспечивать отделение спец. одеждой, предметами гигиены и канцелярскими принадлежностями; сдавать грязное белье в прачечную и получать чистое; контролировать правильность использования белья. 12.В обязанности палатной санитарки хирургического отделения входит: систематически производить влажную уборку помещений; убирать прикроватные тумбочки у тяжело больных; помогать больным соблюдать правила личной гигиены; выполнять функции курьера. 13.Наиболее выдающимися врачами древнего мира были: Гиппократ; Авиценна. 14.В эпоху Возрождения для развития хирургии имели значения труды: Везалия; Гарвея. 15.Земскими врачами в России были: Дьяконов; Булгаков. 16.И.Н. Пирогов был основоположником следующих разделов хирургии: топографическая анатомия и оперативная хирургия; военно- полевая хирургия. 17.Родственниками первой линии больного являются: жена; дети. 18.Существуют следующие виды медицинских ошибок: лечебные; диагностические. 19.К ятрогении относятся: постъинекционный абсцесс; посткатетеризационный тромбоз подключичной вены. 20. Ведущими хирургами в России являются: академик Савельев; академик Бокерия. 1.К неподвижным повязкам относят: гипсовые повязки; шины. 2.Неподвижные повязки бывают: иммобилизирующие; корригирующие. 3. К мягким повязкам относят: простые; давящие; окклюзионные. 4.Назовите повязки – исключения, когда направление туров идет справа налево по отношению к бинтующему: повязка на левый глаз; 8.Спиральная повязка накладывается на: пальцы кисти; предплечье; голень; бедро. 9.На область промежности накладывается следующий вариант бинтовой повязки: Т-образная. 10.Для транспортной иммобилизации при закрытом переломе голени необходимо следующее количество шин Крамера: три. 11.Стандартную фанерную шину Еланского применяют при: травме головы и шеи. 12. При переломе позвоночника в грудном или поясничном отделе больного транспортируют на носилках со щитом в положении: лежа на спине, с небольшим валиком в области подколенных ямок. 13. Когда чаще всего применяется иммобилизация: при переломах; при повреждениях суставов. 14.Какие существуют виды иммобилизации: транспортная; лечебная. 15.Транспортная иммобилизация осуществляется: на месте происшествия; на период транспортировки пострадавшего в лечебное учреждение. 16.Применяемая для иммобилизации шина должна: обеспечивать неподвижность в зоне повреждения; при переломе костей обеспечивать фиксацию смежных с переломом суставов и само место перелома. 17.При транспортной иммобилизации перелома плечевой кости фиксируется конечность на протяжении: пальцы — лопатка здоровой стороны. 18.При транспортной иммобилизации переломов костей предплечья фиксируется конечность на протяжении: пальцы – средняя часть плеча. 19.При транспортной иммобилизации переломов костей голени фиксируется конечность на протяжении: пальцы — средняя треть бедра. 20.Для иммобилизации шейного отдела позвоночника применяется: воротник Шанца. 1.Показания к катетеризации центральных вен следующие: мониторинг ЦВД; длительная внутривенная инфузия; парентеральное питание. 2.Следующие сосуды используются для катетеризации центральных вен: внутренняя яремная; подключичная. 3.Показания к катетеризации артерий следующие: артериография; стентирование артерий. 4.Показания к проведению перикардиоцентеза следующие: тампонада сердца. 5.Выберите точку выполнения перикардиоцентеза: 0,5 см влево от мечевидного отростка. 6.Дренирование плевральной полости при гидротораксе производится: верхний край ребра; в 7-м межреберье. 7.Показания к проведению торакоцентеза следующие: гидроторакс. 8.Где находится точка для проведения лапароцентеза: 2 см ниже пупка. 9.Показания к проведению лапароцентеза следующие: асцит. 10.Где находится точка для проведения пункции мочевого пузыря: 2 см выше лобкового симфиза. 11.Дренирование плевральной полости при пневмотораксе производится: по верхнему краю ребра; во 2-м межреберье. 12.Где находится точка для проведения пункции Дугласова пространства: передняя стенка прямой кишки; задний свод влагалища. 13.Показания для надлобковой капиллярной пункции мочевого пузыря: для эвакуации мочи из мочевого пузыря при невозможности катетеризации; при травме уретры. 14.Подкожная инъекция проводится под углом: 25. 15. Лекарственные средства внутриартериально вводит: врач. 16.При кровопускании жгут снимают: по окончании процедуры, перед извлечением иглы. 17.Положения больного при пункции околосердечной сумки: лежа на спине; полусидячее. 18.Гнойное воспаление мягких тканей с образованием полости, заполненной гноем и отграниченной от окружающих тканей пиогенной мембраной называется: абсцесс. 19.Противопоказания к надлобковой капиллярной пункции: малая вместимость пузыря; цистит. 20. Угол производства внутримышечной инъекции: 90. 1.Кто является основоположником асептики: Э. Бергман. 2.К методам профилактики контактного инфицирования во время оперативного вмешательства относятся: стерилизация белья; стерилизация инструментов; обработка рук хирурга; обработка операционного поля. 3.К зонам операционного блока относятся: зона стерильного режима; зона строгого стерильного режима; зона ограниченного режима; зона общего режима. 4.Что входит в состав антисептического препарата «первомур» для обработки рук хирурга перед предстоящим оперативным вмешательством: перекись водорода; муравьиная кислота. 5.Укажите режимы стерилизации хирургических инструментов в воздушном стерилизаторе: в течение 60 минут при температуре воздуха в стерилизаторе 180ºс; в течение 150 минут при температуре воздуха в стерилизаторе 160ºс. 6.Основные виды уборки в операционной: предварительная; текущая; послеоперационная; заключительная. ципрофлоксацин (ципролет, цифран); офлоксацин (таривид, менефлокс); пефлоксацин (абактал, пефлобид). 13.Первичная хирургическая обработка включает в себя: иссечение стенок раны; введение в рану антибиотиков. 14.Выделяют первичную хирургическую обработку: раннюю; позднюю. 15. Первичная хирургическая обработка выполняется: при огнестрельных ранениях кожи и подкожной клетчатки; при неогнестрельных ранениях груди и живота. 16.Для дренирования ран используют: пассивное дренирование, активное дренирование раны по Редону. 17.Гипербарическая оксигенация используется для лечения гнойных ран с: анаэробной инфекцией. 18.Чувствительность микроорганизмов к антибиотикам определяется путем посева: отделяемого из раны; крови; мокроты; мочи. 19.Антибактериальные препараты могут быть причиной: дисбактериоза; аллергических реакций. 20.Протеолитические ферменты обладают свойствами: лизировать некротизированные ткани; стимулируют образование грануляций; оказывают противоотечное действие. 1. Теменно-височную артерию можно прижать: впереди ушной раковины к височной кости. 2. В зависимости от вида кровоточащего сосуда кровотечение может быть: артериальное; венозное; капиллярное; смешанное; внутреннее. 3. Дефицит ОЦК при 2 степени кровопотери составляет: 15-20%. 4. К физическим способам остановки кровотечения относятся: электрокоагуляция; применение холода; лазер. 5. Укажите ошибку. При повреждении крупных артерий для временной остановки кровотечения можно применять: возвышенное положение конечности. 6. Для острой кровопотери характерны следующие симптомы: головокружение; бледность кожных покровов; тахикардия; снижение артериального давления. 7. При кровотечении сонную артерию можно прижать: к поперечному отростку 6 шейного позвонка. 8. К лабораторным критериям острой кровопотери относятся: снижение гемоглобина; снижение общего количества эритроцитов; снижение гематокрита. 9. Укажите ошибку. К способам временной остановки кровотечения относятся: перевязка сосуда на протяжении. 10. Подключичную артерию при кровотечении можно прижать: к первому ребру. 11. Укажите ошибку. К препаратам для местной остановки кровотечения относятся: криопреципитат. 12. Укажите ошибку. К химическим и биологическим методам гемостаза относятся: лазер; эмболизация сосуда. 13. Характерными признаками желудочного кровотечения являются: рвота «кофейной гущей»; мелена. 14.Укажите основные приспособительные реакции организма в ответ на кровопотерю: переход жидкости из вненклеточного сектора в сосуды; централизация кровотока. 15.Характерными клиническими признаками легочного кровотечения являются: кровохарканье; резкая слабость. 16.Характерными клиническими признаками пневмоторакса являются: боль в груди; одышка. 17.Характерными признаками гемоперитонита являются: боль в животе; резкая слабость. 18. Характерными признаками коленного гемоартроза являются: увеличение объема сустава; ограничение движения в суставе; получение крови при пункции сустава. 19.Для кровопотери легкой степени характерны следующие показатели эритроцитов и гемоглобина: эритроциты 3,0 млн.; гемоглобин 100 г/л. 20.Для кровопотери тяжелой степени характерны следующие показатели эритроцитов и гемоглобина: эритроциты 2,0 млн.; гемоглобин 50 г/л. 1. АЧТВ в норме составляет: в) 35-45; 2. МНО в норме составляет: а) 1; 3.При использовании непрямых антикоагулянтов значение МНО должно колебаться в пределах: б) 2-3; 4.К низкомолекулярным гепаринам относятся (указать ошибку): а) фрагмин; б) фраксипарин; в) клексан; 5. При гепаринотерапии значение АЧТВ должно увеличиться в: а) 2 раза; 6. Варианты течения ДВС-синдрома: 4.К продуктам естественного обмена, которые в высоких концентрациях ведут к интоксикации, относятся: а) билирубин; в) мочевина; г) креатинин; 5.Эндогенную интоксикация могут вызывать следующие медиаторы воспаления (цитокины): а) фактор некроза опухоли; г) интерлейкины; д) тромбоксан. 6.Биологически активными веществами, способными вызвать интоксикацию, являются: б) гистамин; в) калликреин; г) брадикинин; 7.К биологическим метаболитам (среднемолекулярным веществам), в больших концентрациях вызывающих интоксикацию, относятся: а) гликопептиды; в) аминосахара; д) многоатомные спирты. 8.К стадиям экзогенной интоксикации относятся: а) декомпенсации; б) компенсации; г) полиорганной недостаточности; д) извращенного метаболизма. 9.Симптомами нарушения деятельности дыхательной системы при эндотоксикозе являются: а) тахипноэ; в) нарушение ритма дыхания; д) удушье. 10.Для определения состояния эндотоксикоза применяются следующие лабораторные показатели: а) лекоцитарный индекс интоксикации; б) средние молекулы; г) индекс сдвига лейкоцитарных клеток; д) лимфоцитарный индекс интоксикации. 11.Методами лечения, основанными на разведении и связывании токсических субстанций, являются: а) гемосорбция; в) инфузионная гемодилюция; г) плазмосорбция; 12.К методам лечения, основанных на элиминации (удалении) токсических субстанций, относятся: а) гемодиализ; б) плазмоферез; в) форсированный диурез; г) кишечный диализ; 13.Хирургические заболевания, при которых развивается эндогенная интоксикация: а) острый панкреатит б) распространенный панкреатит 14.Действия, которые оказывает экзотоксин на клетки: в) прямое г) непрямое (опосредственное) 15. Общими симптомами интоксикации являются: а) повышение температуры до фибрильных цифр б) проливной пот в) цефалгия 16. Укажите виды угнетения сознания при эндотоксикозе: б) ступор в) сопор г) кома 17.Симптомами нарушения сердечно-сосудистой систолии при эндотоксикозе являются: б) гипотония г) тахикардия д) аритмия 18.Печеночная недостаточность при эндотоксикозе проявляется следующими симптомами: в) желтуха г) асцит 19.Почечная недостаточность при эндотоксикозе проявляется: в) олигоурией г) анурией 20.Растворы, использующиеся для непрямого электро– химического окисления крови: в) гипохлорит натрия г) озонированные растворы 1. Какие Вы знаете препараты крови: а) эр. масса; б) лейкоцитарная масса; в) тромбоцитарная масса; г) фибриноген; 2.Абсолютными показаниями к переливанию эр. массы крови являются: а) острая анемия в результате кровопотери; в) шок в результате травмы или операции; г) гнойная интоксикация;е) тяжелые операции. 3.Противопоказаниями к переливанию крови являются: а) тяжелые нарушения функций печени (острый гепатит); б) тяжелые нарушения функций почек (острый нефрозо-нефрит); в) декомпенсация сердечной деятельности; 4.Какие признаки указывают на непригодность крови, консервированной для переливания? а) кровь, имеющая сгустки; б) мутная кровь г) красный цвет в результате гемолиза; 5.К способам определения групп крови по системе АВО относятся: а) с помощью стандартных сывороток; в) с помощью стандартных эритроцитов; г) с помощью моноклональных антител; 6. К методам переливания крови относятся: а) прямое переливание; б) непрямое переливание; г) аутогемотрансфузия; д) обменное переливание. 7.Перечислите осложнения, вызванные ошибками в технике переливания крови: а) воздушная эмболия; в) тромбозы;г) острое расширение сердца; д) сепсис. 8.В каких случаях применяют внутриартериальный метод введения крови: а) тяжелый шок; г) больным с нарушенными функциями почек; д) больным с острой почечной недостаточностью. 5.К белковым кровезаменителям относятся: а) гидролизат казеина; б) гидролизин; в) аминокровин; д) аминопептид. 6.Для коррекции нарушений гидроионного и кислотнощелочного баланса используют: а) физиологический раствор; б) гидрокарбонат натрия; в) ацесоль; г) дисоль; 7.Осмотические диуретики применяются при: в) ранней стадии острой почечной недостаточности; г) отеке мозга; д) гемолитическом шоке. 8. Кровезаменители должны отвечать следующим требованиям: б) полностью выводиться из организма; в) не вызывать сенсибилизации организма; г) не оказывать токсического действия на органы и ткани; д) быть схожими по физико-химическим свойствам с плазмой крови. 9.Применение белковых кровезаменителей показано при: б) онкологических заболеваниях; в) гнойно-воспалительных процессах; г) стенозе пищевода и желудка; 10.Белковые кровезамещающие препараты противопоказаны при: а) декомпенсированной печеночной недостаточности; б) остром гломерулонефрите; в) аллергических заболеваниях; г) активном туберкулезе легких; 11.При определении пригодности кровезамещающих жидкостей следует учитывать: а) срок годности препарата; б) нарушение целостности флакона; г) возможные нарушения режима хранения; 12.В историю болезни и журнал регистрации переливаний кровезамещающих жидкостей отмечается: а) количество введенных препаратов; б) вид введенных препаратов; в) наличие реакции; 13.С целью парентерального питания применяются следующие кровезаменители: а) липофундин; в) 20 % раствор глюкозы; г) аминокровин; 14.Для быстрого восполнения ОЦК целесообразно применять препарат: д) полиглюкин 15.Признаки непригодности кровезаменителей для трансфузии: а) помутнение; г) выпадение кристаллов; 16.К группе гемодинамических кровезаменителей относится: б) полиглюкин 17. К группе дезинтоксикационных кровезаменителей относится: в) полидез 18.В лечении гемофильных кровотечений применяется: д) антигемофильный гаммаглобулин 19.В норме рН крови составляет: г) 7,35-7,45 20. Для коррекции метаболического ацидоза используется: в) гидрокарбонат натрия 1. Перечислите причины острой преренальной недостаточности: а) гиповолемия; в) тромбоз почечной артерии; 2. Перечислите причины острой ренальной недостаточности: б) травма почек; в) острые заболевания почек; 3. Перечислите причины острой постренальной недостаточности: а) камни мочеточников; д) опухоль предстательной железы. 4. Перечислите причины острой сердечной недостаточности: а) инфаркт миокарда г) аритмии; д) ранения сердца. 5.Перечислите симптомы, характерные для острой правожелудочковой недостаточности: а) набухание шейных вен; б) периферические отѐки г) гепатомегалия;. 6.Перечислите симптомы, характерные для острой левожелудочковой недостаточности: в) приступы удушья; г) цианоз; д) чувство «клокотания» в груди. 7. Перечислите причины острой печѐночной недостаточности: а) гепатиты; б) опухоли желчных протоков;д) тромбоз воротной вены. 8.Перечислите патологические состояния, развивающиеся при острой печѐночной недостаточности: б) отѐк лѐгких; в) аритмии; г) энцефалопатия; 9.Перечислите принципы лечения острой печѐночной недостаточности: г) переливание растворов глюкозы; д) гепатотропная терапия. 10.Перечислите формы острой дыхательной недостаточности: 10.Препараты для лечения анафилактического шока: а) преднизалон; в) адреналин 11.Меры по восстановлению проходимости дыхательных путей: а) запрокидывание головы; в) прием Хеймлика; д) крикотиреоидотомия. 12.Соотношение вдох:массаж при сердечнолегочной реанимации двумя спасателями: б) 1 : 5; 13.Опишите ведущие патогенетические механизмы септического шока в позднюю фазу: б) снижение периферического сосудистого сопротивления; в) прогрессирование гиповолемии д) ударный объем сердца снижен. 14.Шоковый индекс при I стадии травматического шока составляет: б) 1,0; 15.Величина шокового индекса при II стадии шока равна: в) 1,5; 16.Величина шокового индекса при III стадии шока равна: г) 2,0; 17.Ведущими патогенетическими механизмами гиповолемического шока являются: б) развитие гиповолемии;д) уменьшение ударного объема сердца. 18.Ведущими патогенетическими механизмами травматического шока являются: а) болевой фактор; б) развитие гиповолемии; д) уменьшение ударного объема сердца. 19.Ведущими патогенетическими механизмами анафилактического шока являются: а) анафилактанты приводят к падению периферического сосудистого сопротивления; в) снижается ударный объем сердца;д) повышается проницаемость клеточных мембран и развиваются интерстициальные отеки. 20.Ведущие патогенетические механизмы септического шока в раннюю фазу: б) артериоло-венозное шунтирование кровотока и падение периферического сосудистого сопротивления;г) развивается относительная гиповолемия; д) ударный объем сердца несколько увеличен. 1. Следующие положения верны в отношении местной анестезии: б) ограничена местом введения; г) действует на нервные окончания или стволы; д) сознание сохранено. 2.Выберите анестетики, используемые для местного обезболивания: б) маркаин; г) бупивакаин 3.Выделяют следующие варианты местной анестезии: а) аппликационная; б) инфильтрационная;) регионарная; 4.Выделяют следующие локальные осложнения местной анестезии: б) гематома д) нагноение. 5.Выделяют следующие общие осложнения местной анестезии: г) анафилактический шок; 6.Эффект местного обезболивания может быть продлен путем добавления к анестетику следующего агента: в) адреналин; 7.Препаратами для нейролептаналгезии являются: а) фентанил; г) дроперидол; 8.При местной инфильтрационной анестезии наиболее часто используется следующая концентрация агента: в) 0,25%; 9.При местной инфильтрационной анестезии наиболее часто используется следующий объем агента: г) 100 мл. 10.Выберите авторов, предложивших проводниковую анестезию нервов при операции на пальцах: б) Оберст; г) Лукашевич; 11.Выберите типичные области тела, где используется аппликационная анестезия: а) кожа; б) слизистая уретры; в) слизистая носа; г) слизистая глотки; д) все упомянутые.* 12.Препаратами группы миорелаксантов являются: б) атракуриум; д) панкурониум. 13.Осложнениями со стороны дыхательной системы после ингаляционного наркоза являются: в) механические повреждения верхних дыхательных путей; г) обострение воспалительных процессов в легких; 14.Локальным осложнением инфильтрационной анестезии является: в) воспаление мягких тканей; г) возникновение гематом; 15.Для спинно-мозговой анестезии используют доступ между поясничными позвонками в) III-IV г) IV-V 16.Для проведения ингаляционного наркоза наиболее частым вариантом интубации используется: б) назотрахеальный;в) оротрахеальный; пациента; в) количество, вирулентность, лекарственная устойчивость микроорганизма; г) анатомо-физиологические особенности очага внедрения микроорганизма; д) состояние общего кровообращения. 3.Для возникновения гнойного воспаления важно в очаге внедрения: б) повышение А / Д; в) мертвых тканей; г) нарушение местного кровообращения; 4.Проникновение инфекции возможно через: а) кожу; б) слизистую; д) протоки потовых и сальных желѐз. 5.Местные иммунобиологические особенности тканей оказывают влияние на: а) частоту развития гнойных процессов; г) тяжесть развития гнойных процессов; 6.Реакция тканей на воспаление не сопровождается: а) температурой; д) рвотой. 7.При иммунном ответе клеточного типа ведущая роль принадлежит: б) Т-лимфоцитами; 8.Снижение защитных механизмов в раннем детском и пожилом возрасте определяется: в) зависимостью от материнских антител, понижением выраженности иммунных реакций. 9.Гнойные заболевания возникают чаще при: в) сахарном диабете; г) ВИЧ-инфекции; д) гипопротеинемии. 10. К острой хирургической инфекции относится: а) гнойная в) гнилостная; г) анаэробная. 11.Очаги гнойной инфекции в организме (эндогенный путь инфицирования): а) глубокий кариес; б) зубная гранулема; г) хронический гайморит; д) хронический тонзиллит. 12.Иммунологический гемостаз организма нарушается при применении: а) антибиотиков; в) иммунодепрессантов; г) цитостатиков; д) рентгенотерапии. 13.К местным симптомам воспаления относятся: а) боль; б) отек г) нарушение функции; 14. К общим симптомам инфекционного процесса относятся: а) повышение температуры тела; б) озноб; 15.Причины развития хирургической инфекции: а) снижение защитных механизмов макроорганизма; б) высокая вирулентность микроорганизма; г) входные ворота; 16.Профилактика внутрибольничной инфекции заключается в: а) сортировка больных; в) выявление бактерионосителей; 17.Принципы лечения больных с хирургической инфекцией: а) вскрыть гнойный очаг; в) проведение детоксикационных мероприятий; 18.Пути распространения инфекции: а) контактный; б) имплантационный; г) инвазивный; 19.Показатели лейкоцитов крови в норме: б) 5-8ˣ109 20. К возбудителям острой специфической инфекции относятся: б) сибирская язва; в) столбнячная палочка; д) палочка Леффнера. 1. К поверхностным формам панариция относятся: а) кожный панариций; б) подкожный панариций; в) околоногтевой панариций; г) подногтевой панариций; 2. При подкожном панариции гной может распространяться на: а) клетчаточные пространства ладони; в) кость; г) сухожильное влагалище; д) сустав. 3. Глубокое клетчаточное пространство ладони отграничено: б) глубокой фасцией; в) межкостными мышцами; г) сухожилиями сгибателей; 4. Типичные разрезы при подкожном панариции проводят: а) параллельно друг другу по переднебоковой поверхности пальца; б) не распространяясь на межфаланговые складки; г) клюшкообразные разрезы (ногтевые фаланги); 5. Для подногтевого панариция характерна клиническая картина: а) болезненный очаг; б) скопление гноя под ногтем; в) пульсирующие боли; д) отек и гиперемия околоногтевого валика. 6. Причиной U-образной флегмоны является: б) гнойный процесс из полости влагалища сухожилия 1 пальца; в) гнойный процесс из полости влагалища сухожилия 5 пальца; 7. Типичная локализация костного панариция: г) ногтевая фаланга пальца; 8. Для суставного панариция характерно: а) боль носит интенсивный характер; в) веретенообразная форма сустава; г) отек и гиперемия тканей; д) усиление боли при сгибании пальца. 9. К местным признакам флегмоны кисти относится: б) нарушение функции кисти; в) отек и гиперемия тканей; г) местное повышение температуры; д) болезненность при пальпации. 10. Пандактилит — это осложнение: б) сухожильного панариция; в) костного панариция; г) суставного панариция; 11.Гноеродные микроорганизмы проникают в срединное ладонное пространство при: а) распространении гноя из проксимального конца сухожильных влагалищ 2- 4 пальцев; г) распространении гноя с основной фаланги 2-4 пальцев по каналам червеобразных мышц; д) прямом инфицировании. 12.При вскрытии флегмоны срединного ладонного пространства особенно опасно повреждение: д) двигательных ветвей срединного нерва. 13.Панарицием называется: в) гнойно-некротическое воспаление тканей пальцев. 14.Флегмоной кисти называется: б) гнойно-некротическое воспаление области тенара в) гнойно-некротическое воспаление области гипотенара д) гнойно-некротическое воспаление срединного ладонного пространства 15.Паронихией называется: в) воспаления ногтевого валика. 16.Пандактилитом называется: г) воспаление всех тканей пальца 17.Тендовагинитом называется: г) воспаление сухожильного влагалища 18.Абсолютным показанием для оперативного лечения панариция является: д) первая бессонная ночь из-за болей 19.Наиболее целесообразен при вскрытии подкожного панариция следующий метод обезболивания: б) проводниковая анестезия по Оберсту-Лукашевичу 20.Наиболее целесообразно при подногтевом панариции выполнение: д) экзартикуляция пальца 1.Воспаление околопрямокишечной клетчатки называется: а) парапроктит; 10.Гнойный плеврит это: г) воспаление париетальной и висцеральной плевры. 11.Клинические проявления плеврита включают: б) признаки гнойной интоксикации; в) симптомы накопления жидкости в плевральной полости; д) симптомы основного заболевания, вызывающего данный процесс. 12.При гнойном плеврите больные жалуются на: б) боли в боку; г) одышку, невозможность глубокого вдоха; д) повышение температуры тела, слабость. 13.По клиническому течению перитониты делятся на: в) острые и хронические. 14.По степени распространенности перитонит делится на: в) местный, диффузный и общий. 15.Первоочередное мероприятие при гнойном плеврите: а) дренирование плевральной полости. 16.Раннее расправление легкого про остром плеврите достигается: б) повторными пункциями с удалением гноя и активной аспирацией гноя через плевральный дренаж. 17.По причинам возникновения выделяют перитонит: а) перфоративный, травматический, послеоперационный, гематогенный, криптогенный. 18.Газ в брюшной полости при перитоните появляется вследствие: в) перфорации полого органа. 19.Тактика хирурга при перитоните: б) экстренная операция. 20. При развитии пиопневмоторакса показано: б) дренирование плевральной полости. 1. Наиболее частым возбудителем остеомиелита является: б) стафилококк; 2.Кто впервые предложил аллергическую теорию патогенеза остеомиелита: в) Дерижанов; 3.При гематогенном остеомиелите в первую очередь поражается: г) костный мозг; 4.Выделяют следующие виды негематогенного остеомиелита в зависимости от пути инфицирования: а) травматический; в) огнестрельный; г) контактный; д) операционный. 5.По клиническому течению выделяют следующие формы острого гематогенного остеомиелита: а) токсическую; г) септикопиемическую; д) местную. 6.К триаде основных признаков хронического остеомиелита относят: б) рецидивирующее течение; в) наличие секвестра или полости, д) наличие гнойного свища. 7. Развитие внутрикостного абсцесса Броди можно связать с: в) низкой вирулентностью флоры; д) пониженной реактивностью организма. 8.В целях лечебной иммобилизации при остром посттравматическом остеомиелите следует предпочесть: в) внеочаговый остеосинтез; 9.Местное лечение гнойного артрита заключается в: а) ежедневных лечебных пункциях; в) иммобилизации; г) физиотерапии; д) массаже. 10. Гнойный бурсит чаще всего поражает следующие суставы: а) локтевой; в) коленный; г) плечевой; 11.Наиболее значимым дифференциально-диагностическим признаком гнойного артрита и гнойного бурсита является: д) подвижность сустава. 12.С целью неспецифической иммунотерапии острого гематогенного остеомиелита применяют: а) продигиозан; г) метилурацил; д) лизоцим. 13.Показанием к хирургическому лечению острого гнойного остеомиелита является: а) субпериостальный абсцесс. 14.Для альбуминозного остеомиелита Олье характерно: а) образование в кортикальном слое кости очага, содержащего серозную или слизистую жидкость. 15. Костный абсцесс Броди – это: а) местно-очаговая первично хроническая форма острого гематогенного остеомиелита. 16. Оперативные методы лечения при гнойном бурсите: а) вскрытие слизистой сумки и удаление гноя или удаление слизистой сумки без вскрытия ее просвета. 17. Рентгенологические признаки острого гематогенного остемиелита появляются: г) 7-14 день. 18.Какое давление считается нормальным внутри костномозгового канала: б) 50 мм. вод. Ст. 19.Операцию артротомии при гнойном артрите производят: б) при многократных повторных пункциях сустава, не дающих стойкого эффекта. 20. Наиболее часто при остром гематогенном остеомиелите поражается: а) нижний метафиз бедра, г) верхний метафиз голени. 1.Какими основными возбудителями вызывается острая анаэробная инфекция: а) Cl. perfringens; в) Cl. oedematiens; г) Cl. septicum; д) Cl. hystoliticum. 2.Каковы основные местные симптомы газовой гангрены: а) нарастающий отѐк тканей, в) ландшафтообразные пятна на коже вокруг раны; д) крепитация в тканях при пальпации. 3. Перечислите основные патогенетические факторы газовой гангрены: б) токсический отек; в) газообразование; д) интоксикация. 4. Общая симптоматика при газовой гангрене следующая: б) повышение температуры тела до 38-38, 5°; г) гипотония; д) тахикардия до 140 в минуту. 5. Какие факторы способствуют развитию газовой гангрены: а)загрязнение раны; в)плохое кровоснабжение тканей; г)снижение сопротивляемости организма; 6. Анаэробной инфекцией чаще поражаются: г)нижние конечности; д)таз. 7. Назовите патологоанатомические формы газовой гангрены: а) отѐчная (токсическая); б) эмфизематозная; в) некротическая; д) тканерасплавляющая. 8. Перечислите местные начальные признаки газовой гангрены: б) усиление боли в ране; г) чувство распирания конечности; д) ощущение тесноты повязки. 9. По каким признакам классифицируется газовая гангрена: б)патологоанатомическойкартине;г)клинической картине;д)анатомической локализации процесса. в) 150 тыс. МЕ; 11. Активно-пассивная профилактика столбняка включает: б) 300 тыс. МЕ ПСС; в) 1, 0 противостолбнячного анатоксина; 12. Какие формы сибирской язвы существуют: а) кожная; в) кишечная; д) легочная. 13.При актиномикозе наблюдается поражение: а) желудочно-кишечного тракта; б) легких; 14. дифтерия кожи клинически проявляется: г) образованием неглубокой язвы с малоболезенными краями д) наличием плотной серо-зеленого цвета пленки на дне язвы. 15. Источники возбудителя дифтерии: а) больной человек; б) бактерионоситель; 16. Первые признаки бешенства: б) ощущение зуда, тянущей боли в месте укуса; в) боли по ходу нервных путей, ближайших к месту укуса 17.Излюбленной локализацией туберкулезных очагов в длинных трубчатых костях являются: а) эпифиз; б) метафиз; 18. Костно-суставной туберкулез является: а) вторичной формой туберкулеза б) специфической хирургической инфекцией 19. Специфической клостридиальной инфекцией является: а) сибирская язва; д) столбняк. 20. Анаэробной специфической инфекцией в хирургии является: б) актиномикоз; г) столбняк 1.Для постановки диагноза «тяжелый сепсис» необходимо одновременное сочетание следующих синдромов: б) синдром полиорганной недостаточности; в) первичный очаг гнойной инфекции; д) синдром системной воспалительной реакции. 2.К признакам синдрома системной воспалительной реакции относятся: а) повышение уровня лейкоцитов в периферической кро- ви >12*10^9 / л; б) частота дыхательных движений >20 в мин.; г) частота сердечных сокращений >90 в мин.; 3.Сепсис по времени развития делится на: г) поздний; д) ранний. 4. Выделяют следующие виды реакции организма больного на сепсис: б) гиперергическую; г) нормергическую; д) гипергическую. 5.Ведущая роль в патогенезе сепсиса в соответствии с цитокиновой теорией принадлежит следующим интерлейкинам: б) интерлейкин — 1; г) интерлейкин — 6; д) интерлейкин — 8. 6.В том случае, когда источник сепсиса установить не удается, его называют: в) криптогенным; 7.Факторы, способствующие генерализации инфекции: б) обширная рана; в) большое количество некротизированных тканей в ране; г) наличие сгустков крови 8. Проявлениями септического шока являются: а) тахикардия; б) артериальная гипотензия; д) нормализация гемодинамики невозможна с помощью инфузионной терапии. 9.При проведении антибактериальной терапии сепсиса руководствуются следующими правилами: б) следует одновременно применять 2-3 антибактериальных препарата; в) антибактериальную терапию прекращают сразу после наступления клинического выздоровления; г) антибактериальную терапию корригируют после полу- 85 чения данных о лекарственной чувствительности флоры; д) сочетают различные пути введения антибактериальных препаратов. 10. Дезинтоксикационная терапия сепсиса основывается на: а) применении методики форсированного диуреза; б) применении плазмофереза, лимфосорбции; 11. В качестве иммунотерапии сепсиса применяются: а) вакцины, анатоксины; б) сыворотки, гамма-глобулины; в) препараты тимуса; 12. Хирургическое лечение сепсиса включает: а) вскрытие гнойных очагов; б) дренирование гнойных очагов; д) раскрытие затеков и карманов. 13. При сепсисе для профилактики ДВС-синдрома назначают: в) свежезамороженную плазму д) гепарин 14. При сепсисе антибиотики целесообразно вводить: г) внутривенно 15. Признки полиорганной дисфункции при сепсисе: б) сатурация кислорода менее 70% г) среднее артериальное давление менее 70 мм рт ст 16. Особенности питания при сепсисе: б) большое количество жидкости в) высокая калорийность рациона 17. Для развития сепсиса необходимо: б) самому больному; г) сотрудникам правоохранительных органов по официальному письменному запросу 13. Предварительно диагноз ставится на основании: б) субъективного обследования; д) объективного обследования 14. Лабораторное обследование пациента: а) анализы общие крови и мочи; д) биохимический анализ крови 15. Инструментальное обследование пациента включает: а) УЗИ внутренних органов; в) лапароскопия; 16. К функциональным методам относятся: в) ЭКГ; г) реовазография; 17. К лучевым методам исследования относятся: а) УЗИ; д) рентгенография 18. После операции назначают средства: а) антибиотики; г) анальгетики; 19. Заключительный диагноз ставится на основании: а) лабораторного исследования; б) клинического обследования; г) инструментального обследования; 20. Сроки временной утраты трудоспособности после операции зависят: б) от объема оперативного вмешательства; в) от эффективности реабилитационных мероприятий; 1.Механизм приложения травмирующей силы может быть: б) прямой; д) непрямой. 2.Для транспортной иммобилизации применяют: а) шину Дитерихса; б) шину Крамера; г) пневмошины 3. К абсолютным признакам перелома относятся: а) рентгенологические признаки перелома; в) костная крепитация; г) патологическая подвижность кости; д) костные отломки в ране или под кожей. 4.Выделяют следующие стадии костной мозоли: б) остеоидная; г) хрящевая; д) фиброзная. 5.Абсолютными показаниями для оперативного лечения переломов являются: а) ложный сустав; б) повреждение отломками жизненно важных органов; г) интерпозиция мягких тканей; д) нагноение перелома. 6.К неполным переломам кости относятся: а) дырчатые; в) кривые (трещины); г) поднадкостничные; 7.Недостатками лечения переломов гипсовой повязкой являются: а) сдавление тканей и развитие пролежней; б) тугоподвижность суставов; г) вторичное смещение отломков; д) гангрена конечности. 8.К относительным клиническим признакам переломов относятся: а) укорочение конечности; б) нарушение функции конечности; в) локальная болезненность; г) костная крепитация; д) деформация кости. 9.Первая помощь при травматическом шоке на догоспитальном этапе включает: а) остановку кровотечения; б) обезболивание; г) иммобилизацию; д) транспортировку в стационар. 10.Вывих этого сустава встречается наиболее часто: г) плечевого; 11.Осложненные вывихи сопровождаются: а) переломом кости; б) повреждениями сосудов; в) повреждениями нервов; д) разрывом связочного аппарата. 12.Третий этап вправления вывиха по Кохеру заключается в: б) приведении предплечья к срединной линии; 13.Различают следующие виды переломов по локализации: а) эпифизарные; в) диафизарные; г) метафизарные 14.Определите основные принципы лечения переломов: а) репозиция костных отломков; б) фиксация костных отломков; г) ускорение процессов консолидации кости и восстановления функции органа 15.Какой метод относится к неоперативному методу фиксации костных отломков: в) наложение скелетного вытяжения 16.Укажите точки проведения спиц при скелетном вытяжении: а) локтевой отросток ;г) бугристость большеберцовой кости; д) пяточная кость 17.Различают следующие виды смещения отломков: б) под углом; г) по длине 18.К местным причинам замедленного сращения переломов относятся: а) интерпозиция мягких тканей; в) смещение костных отломков, не исправленное при репозиции; д) нарушение кровоснабжения костных отломков 19.Поздними осложнениями костных повреждений являются: а) хронический остеомиелит; б) нарушение конечности 20.Принято считать, что происходит вывих той кости, суставная поверхность которой располагается дистальнее по отношению к другим костям сустава; исключение составляет вывих: д) позвонка 21. осложнением лечения переломов гипсовой повязкой является: 11) Первая помощь при закрытом пневмотораксе:пункция во 2-м межреберье по среднеключичной линии; г) пункция во 2-м межреберье по среднеключичной линии с дренированием плевральной полости; 12) Первая помощь при гемотораксе:пункция в 7–8-м межреберье по лопаточной линии с дренированием плевральной полости; пункция в 7–8-м межреберье по лопаточной линии; 13) Клиническая картина сотрясения головного мозга характеризуется:потерей сознания в момент травмы, ретроградной амнезией, головокружением 14) Выделите клинические признаки ушиба мягких тканей:боль, кровоизлияние(гематома), припухлость 15) Выделите основную локализацию внутричерепных гематом: эпидуральная, субдуральная, кавернозная 16) Выделите наиболее эффективные инструментальные методы диагностики закрытых повреждений живота:лапароскопия, рентгеноскопия 17) Разрыв полого органа при закрытой травме живота сопровождается:развитием перитонита, наличием свободного газа под куполом диафрагмы 18) Выделите основные патогенетические факторы в развитии травматического токсикоза:болевое раздражение 19) При закрытой травме легких может наблюдаться следующие осложнения:клапанный пневмоторакс, эмфизема мягких тканей 20) При перитоните катетеры вводят в:желудок, подключичную вену, мочевой пузырь 21) Вид перелома, для которого характерен симптом очков :перелом в области передней черепной ямки 22) Принципы лечения сотрясения головного мозга: покой 23) Признаки проникающего ранения органов брюшной области: эвентрация органов брюшной области 24) Госпитализация больных с переломами костей грудной клетки без признаков повреждения внутренних органовосуществляется: в травматологическое отделение 25) Количество крови в грудной клетке при среднем гемотораксе: 500-700мл 26) При поступлении пострадавшего с травматическим повреждением груди в приёмное отделение необходимо определить наличие следующих синдромов: пневмоторокса 1) Укажите причины острого нарушения артериального кровотока:эмболия артерии;тромбоз артерии; травма артерии. 2) Укажите причины хронической артериальной недостаточности:облитерирующий атеросклероз артериального русла;облитерирующее воспаление стенки артерии; 3) Назовите клинические симптомы острой артериальной ишемии нижних конечностей:резкая боль в ноге. отсутствие пульса дистальнее места закупорки; нарушение чувствительности; нарушение активных движений в суставах конечностей. 4) Назовите клинические симптомы хронической артериальной ишемии нижних конечностей: перемежающая хромота; повышенная чувствительность к холоду;нарушение роста ногтевых пластинок; 5) Объективные методы обследования больного с острой ишемией конечностей: осмотр конечности (бледность); определение кожной температуры (снижение); определение пульса на периферических артериях; определение чувствительности; 6) Функциональные пробы на хроническую ишемию:проба Гольдфляма; феномен бледного пятна; феномен плантарной ишемии Оппеля; 7) Методы инструментальной диагностики заболеваний артерий: реовазография; артериография; дуплексное сканирование, допплерография; 
Пожалуйста, войдите или зарегистрируйтесь.
-
Начало
-
Помощь
-
Вход
-
Регистрация
Января 08, 2023, 01:29:37
- Сообщество студентов Кировской ГМА »
- Учеба »
- Кафедры — учебные материалы »
- Топографическая анатомия и оперативная хирургия »
- Шпаргалки по топочке
« предыдущая тема следующая тема »
- Печать
Страницы: [1] Вниз

Автор
Тема: Шпаргалки по топочке (Прочитано 27305 раз)

Цирус
- Посвященный
-
- Сообщений: 68
- Карма: +11/-0
- Пол:
- Наша цель причинять добро и наносить пользу
-

Шпаргалки по топочке
« : Февраля 01, 2012, 18:47:45 »
Все основные темы
шпоры.rar
Записан
- Печать
Страницы: [1] Вверх
« предыдущая тема следующая тема »
SMF |
SMF © 2015, Simple Machines
Страница сгенерирована за 0.014 секунд. Запросов: 22.
Тесты
ОПЕРАТИВНАЯ ХИРУРГИЯ И ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ
60
Итоговый
ТАОХ
ТАОХ, Лечебное дело , 4 курс. Верхняя и нижняя конечности
211
ТАОХ
ТГМУ
Тесты
ТАОХ, Лечебное дело , 4 курс. БРЮШНАЯ СТЕНКА. ГРЫЖИ
111
ТАОХ
ТГМУ
Тесты
ТАОХ, Лечебное дело , 4 курс. БРЮШНАЯ ПОЛОСТЬ.
253
ТАОХ
ТГМУ
Тесты
ТАОХ, Лечебное дело , 4 курс. Забрюшинное пространство и таз
67
ТАОХ
ТГМУ
Тесты
ТАОХ, Лечебное дело , 4 курс. ЗАБРЮШИННОЕ ПРОСТРАНСТВО И ТАЗ
71
ТАОХ
ТГМУ
Тесты
Документы
ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ЯГОДИЧНОЙ ОБЛАСТИ И БЕДРА. БЕДРЕННЫЙ, ПРИВОДЯЩИЙ И ЗАПИРАТЕЛЬНЫЕ КАНАЛЫ. ТАЗОБЕДРЕННЫЙ СУСТАВ, ПУНКЦИЯ СУСТАВА. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ПОДКОЛЕННОЙ ЯМКИ И ГОЛЕНИ. КОЛЕННЫЙ И ГОЛЕНОСТОПНЫЙ СУСТАВЫ, ПУНКЦИЯ СУСТАВОВ. ТОПОГРАФИЯ СТОПЫ.
АнатомияТАОХ
Читать
Используя этот сайт, вы выражаете свое согласие с использованием нами куки-файлов